Revisado por Jorge L. Flores, Esq. - Bufete de abogados Jorge L. Flores, P.A. - Miami, Florida - Última actualización: Marzo 2026
Te operaron de algo que se suponía que te iba a ayudar. Saliste con una lesión que antes no existía. Y cuando preguntaste qué había pasado, el cirujano te dijo que era una “complicación conocida”. No lo era.
La profunda vulnerabilidad de someterse a una cirugía; quedar inconsciente, químicamente paralizado, y totalmente dependiente de la experiencia, la vigilancia y la comunicación de un equipo médico; hace que un error quirúrgico sea una de las formas más traumáticas de negligencia médica que encontramos en el Bufete de Abogados Jorge L. Flores, P.A.
Cuando se viola esa confianza, un paciente puede despertar con una deformidad visible, la pérdida completa de la función motora, dolor crónico debilitante, o la repentina comprensión de que requieren cirugía correctiva inmediata para salvar su vida. Desde nuestras oficinas en Miami, Florida, hemos representado a víctimas de errores quirúrgicos en todo el estado de Florida, y entendemos tanto la complejidad clínica de estos casos como el profundo desgaste personal que suponen para los pacientes y sus familias.
¿ACABAS DE DESPERTAR DE UNA OPERACIÓN CON UNA LESIÓN INESPERADA
Si está leyendo esta página porque usted o un ser querido acaba de experimentar un resultado quirúrgico inesperado y sospecha que algo salió mal en el quirófano, tome ahora estas medidas.
No acepte la explicación de que era una “complicación conocida” sin una revisión independiente del informe operativo por un experto cualificado.
Solicite su historial médico por escrito hoy; En concreto, el informe operatorio, el registro de anestesia y las notas intraoperatorias de enfermería. No confíe en el portal del paciente; omite documentación quirúrgica crítica.
No firme ningún documento presentado por el equipo de gestión de riesgos del hospital, el departamento de relaciones con los pacientes o la oficina de facturación sin consultar a un abogado.
Fotografiar cualquier herida visible incluidas las zonas de incisión, hematomas, hinchazón, supuración o deformidad. Anote todo lo que recuerde que le dijo el equipo quirúrgico antes y después de la intervención. Si todavía está en el hospital, pregunte a la enfermera jefe el nombre de todos los cirujanos, anestesistas y asistentes quirúrgicos que estuvieron presentes en el quirófano.
GASLIGHTING MÉDICO VS. NEGLIGENCIA REAL
Cuando surge una complicación quirúrgica, la respuesta inmediata y casi refleja del equipo quirúrgico es remitirse a la documentación del consentimiento informado. Se le suele decir: “Hablamos de este riesgo antes de la operación; usted firmó el formulario reconociendo que se trataba de una complicación conocida”. Sin embargo, tanto en medicina como en derecho existe una distinción fundamental entre un riesgo quirúrgico inherente y una lesión causada por negligencia; y entender esta distinción es el paso fundamental para determinar si usted tiene una demanda viable por negligencia médica según la legislación de Florida.
Riesgo quirúrgico inherente
Complicación que puede producirse incluso cuando el cirujano ejecuta todos los pasos de forma impecable, ciñéndose estrictamente a las normas de cuidado imperantes. Por ejemplo, un cierto grado de hemorragia inevitable, una infección postoperatoria de bajo grado o la formación de tejido cicatricial interno a pesar de una técnica quirúrgica inmaculada y de protocolos estériles.
Lesiones causadas por negligencia
Una lesión que resulta directamente de una desviación de la norma de atención. Si un cirujano secciona un nervio importante porque no identificó correctamente los puntos de referencia anatómicos o perfora un órgano porque introdujo un instrumento con una fuerza excesiva e incontrolada, no se trata de un riesgo inherente. Se trata de una negligencia quirúrgica punible.
Un paciente consiente los riesgos inevitables de una intervención quirúrgica correcta y competente; no consiente, ni puede consentir, una atención deficiente, una técnica quirúrgica imprudente o una negligencia médica flagrante. Si se perfora un intestino durante una laparoscopia porque se introdujo un trocar sin el neumoperitoneo adecuado o sin utilizar la cámara para la visualización directa, la lesión pasa de ser un “riesgo conocido” a una negligencia irrefutable. Para un análisis más profundo de la distinción jurídica entre complicaciones y negligencia, incluido el mito del formulario de consentimiento, véase nuestro guía de complicaciones frente a negligencias.
Es importante señalar que el hecho de no reconocer y reparar una complicación durante la cirugía inicial se considera a menudo un acto de negligencia separado y distinto. Una perforación intestinal que se identifica inmediatamente y se sutura cuidadosamente durante la operación puede representar una gestión clínica estándar. Sin embargo, dar de alta a un paciente con una perforación no reconocida y con fugas; ignorar sus crecientes quejas de dolor abdominal intenso, taquicardia y fiebre; y permitir que el paciente desarrolle lentamente un shock séptico potencialmente mortal representa un fallo catastrófico y multinivel de la atención que constituye una negligencia médica atroz.
POR QUÉ SE PRODUCEN LOS ERRORES QUIRÚRGICOS
75%
De los casos de negligencia quirúrgica están relacionados con un error intraoperatorio
50%
De las horas de vigilia, los cirujanos declaran estar muy cansados
$3.8B
Indemnizaciones anuales en EE.UU. por negligencias quirúrgicas
Se calcula que los errores intraoperatorios son el principal motivo de 75% de todos los casos de negligencia médica en los que están implicados cirujanos. No se trata de actos fortuitos del destino. Son el resultado previsible y evitable de fallos sistémicos, errores humanos y fallos culturales en el entorno de alto riesgo del quirófano. Los expertos en seguridad del paciente utilizan el “modelo del queso suizo”, desarrollado por el psicólogo cognitivo James Reason, para explicar cómo los errores quirúrgicos catastróficos llegan al paciente a pesar de las múltiples capas de defensa.
En un sistema hospitalario moderno, existen múltiples capas redundantes de defensa diseñadas específicamente para proteger al paciente de cualquier daño: instrucciones preoperatorias, marcas estandarizadas en el lugar de la intervención, historiales médicos electrónicos, protocolos rígidos de recuento de instrumentos e imágenes postoperatorias. Sin embargo, cada capa de defensa es imperfecta. Al igual que una loncha de queso suizo, cada protocolo de seguridad tiene “agujeros” que representan distintas vulnerabilidades. Cuando los agujeros se alinean simultáneamente en varias capas, el error traspasa todas las barreras de seguridad y golpea al paciente.
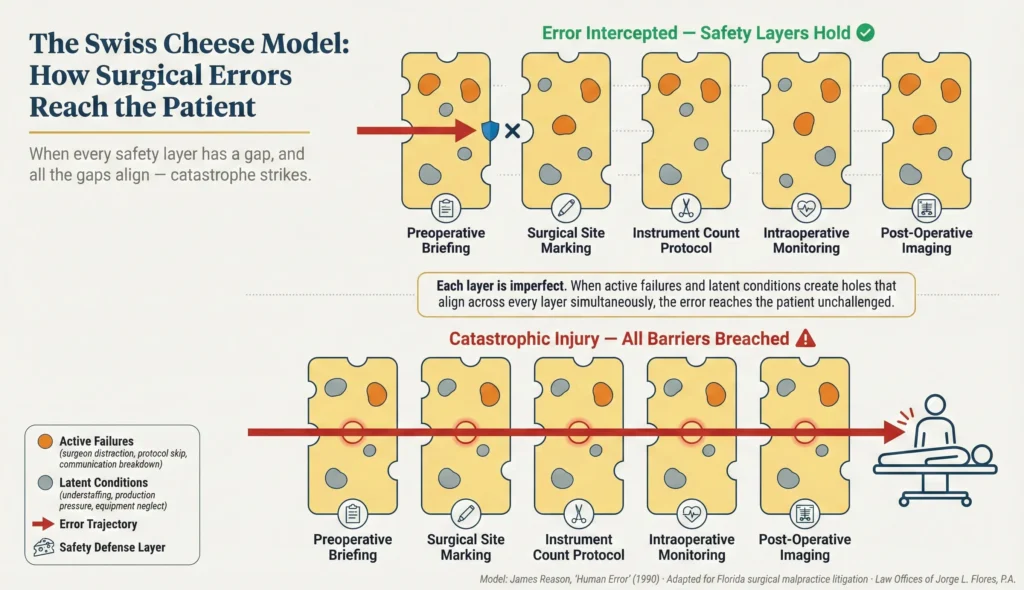
La cultura arraigada del quirófano influye enormemente en la frecuencia y gravedad de los errores quirúrgicos. La rígida jerarquía tradicional del quirófano puede ser clínicamente letal. Cuando un entorno está dominado por un cirujano jefe autoritario e inaccesible, el personal subordinado, que incluye enfermeras altamente cualificadas, técnicos quirúrgicos y residentes noveles, experimenta a menudo lo que los investigadores clínicos describen como graves “problemas de jerarquía”. El miedo profesional les paraliza y no se atreven a alzar la voz cuando son testigos de una clara desviación de los protocolos estándar. Esta cultura del silencio desactiva activamente los controles de seguridad redundantes diseñados para protegerle.
La fatiga del cirujano es otro factor generalizado y altamente peligroso que analizamos en prácticamente todas las investigaciones por negligencia quirúrgica que llevamos a cabo en el Bufete de Abogados Jorge L. Flores, P.A. Amplios estudios clínicos revelan que los cirujanos pueden estar significativamente fatigados hasta 50% de sus horas de vigilia. Las investigaciones demuestran que una vigilia sostenida de 24 horas provoca una disminución medible del procesamiento cognitivo y el rendimiento psicomotor que es funcionalmente equivalente a una concentración de alcohol en sangre de 0,10%; un nivel de deterioro muy superior al límite legal para conducir un vehículo de motor. Sin embargo, estas mismas personas están autorizadas legalmente a operar a seres humanos. A medida que un cirujano avanza hacia su tercer o cuarto caso complejo del día, la “fatiga de decisión” agota gravemente sus recursos mentales, aumentando la dependencia de heurísticos peligrosos y maniobras más rápidas y arriesgadas simplemente para terminar el procedimiento.
Qué significa esto para los pacientes
Los errores quirúrgicos no los causa una sola persona que comete un único error. Ocurren cuando fallan varios sistemas de seguridad al mismo tiempo: un cirujano cansado, una enfermera con miedo a hablar, un paso de la lista de comprobación que se salta y un hospital que programa demasiados procedimientos en un día. Entender esto es importante porque la defensa intentará culpar a un solo individuo. Nosotros investigamos toda la cadena.
ACONTECIMIENTOS NUNCA VISTOS: LOS FALLOS IMPERDONABLES
Dentro de las comunidades clínicas, reguladoras y jurídicas, existe una clasificación específica de errores quirúrgicos tan atroces, tan inequívocamente evitables y tan devastadores que los Foro Nacional de la Calidad los designa oficialmente como “Never Events”.” Los Centros de Servicios de Medicare y Medicaid se toman tan en serio estos sucesos que se niegan a reembolsar a los hospitales los costes asociados al tratamiento de las secuelas de estos errores específicos; obligando al hospital a absorber la carga financiera de su propia negligencia.
Cirugía en el lugar equivocado
Realizar una incisión, amputación o procedimiento invasivo en el lado incorrecto del cuerpo o en una localización anatómica totalmente errónea.
Cirugía del paciente equivocado
Realización de un procedimiento destinado a un paciente en un individuo completamente distinto y desprevenido debido a un fallo catastrófico en los protocolos básicos de identificación.
Procedimiento incorrecto
Realizar una intervención quirúrgica totalmente involuntaria a una paciente; por ejemplo, practicar una histerectomía cuando la paciente tenía programada una simple apendicectomía.
Objetos extraños retenidos
Dejar esponjas quirúrgicas, toallas de algodón gruesas, agujas afiladas o instrumentos metálicos dentro de la cavidad corporal de un paciente una vez cerrada la herida.
En Sección 766.102(3)(b) de los Estatutos de Florida, el descubrimiento de un objeto extraño retenido en el interior del cuerpo de un paciente establece una presunción obligatoria de negligencia. El Tribunal Supremo de Florida afirmó en Dockswell contra Bethesda Memorial Hospital que esta presunción es absoluta, lo que exige que el jurado reciba una instrucción específica que establezca la negligencia con independencia de que existan pruebas directas de quién del equipo quirúrgico dejó el objeto. Para otros Never Events, la doctrina de res ipsa loquitur (“la cosa habla por sí misma”) proporciona una poderosa inferencia probatoria de negligencia cuando el paciente estaba inconsciente y el instrumental estaba bajo el control exclusivo del equipo quirúrgico.
Si sospecha que un error quirúrgico causó su lesión, póngase en contacto con el Bufete de Abogados de Jorge L. Flores, P.A. para una consulta confidencial antes de que se pierdan pruebas fundamentales.
LA LISTA DE CONTROL DE SEGURIDAD DE 19 PASOS QUE DEBÍAN SEGUIR
Para combatir la prevalencia de los errores quirúrgicos y los Never Events, la comunidad médica mundial estableció protocolos de seguridad prequirúrgica obligatorios y estandarizados. Entre ellos destacan el Protocolo Universal de la Comisión Conjunta y el Lista de control de seguridad quirúrgica de la Organización Mundial de la Salud. Cuando un equipo de quirófano no cumple meticulosamente todos y cada uno de los pasos de estos protocolos, ello constituye una prueba casi automática y contundente de negligencia médica. Antes de su cirugía, estos 19 pasos eran estrictamente necesarios.
Fase 1: Registro (antes de la anestesia)
1. ¿Ha confirmado el paciente la identidad, el lugar, el procedimiento y el consentimiento? Debe estar despierto y se le pedirá que diga explícitamente su nombre y la intervención quirúrgica a la que se va a someter.
2. ¿Está señalizado el lugar? El cirujano debe dibujar físicamente en su piel el lugar donde se realizará el corte.
3. ¿Está completo el control de la máquina de anestesia y de la medicación?
4. ¿Lleva el paciente el pulsioxímetro y funciona?
5. ¿Tiene el paciente alguna alergia conocida? El equipo debe verificar verbalmente todas las alergias a medicamentos críticos.
6. ¿Vías respiratorias difíciles o riesgo de aspiración? Hay que preparar equipos de emergencia de reserva.
7. ¿Riesgo de pérdida de sangre superior a 500 ml? Debe disponerse inmediatamente de fluidos intravenosos rápidos y productos sanguíneos.
Fase 2: Tiempo de espera (antes de la incisión en la piel)
8. Confirme que todos los miembros del equipo se han presentado por su nombre y función. Esto rompe jerarquías peligrosas y silenciosas.
9. Confirme el nombre del paciente, el procedimiento y dónde se realizará la incisión. La última pausa verbal colectiva antes de que el bisturí toque el tejido. Si se produce un error después de este paso, el tiempo muerto se ha omitido o se ha precipitado.
10. ¿Se ha administrado profilaxis antibiótica en los últimos 60 minutos? Pruebas vitales en casos de sepsis postoperatoria y SARM.
11. Eventos críticos previstos por el cirujano: pasos críticos, duración, pérdida de sangre prevista.
12. Eventos críticos anticipados por el anestesista: problemas cardíacos, pulmonares o metabólicos específicos del paciente.
13. ¿Se ha confirmado la esterilidad, incluidos los resultados de los indicadores?
14. ¿Hay problemas con el equipamiento o alguna preocupación?
15. ¿Se muestran las imágenes esenciales? Operar sin imágenes conduce directamente a la desorientación anatómica y a una cirugía en un lugar equivocado.
Fase 3: Registro de salida (antes de abandonar el quirófano)
16. La enfermera confirma verbalmente el nombre del procedimiento.
17. Realización de recuentos de instrumentos, esponjas y agujas. El recuento final debe coincidir perfectamente con el recuento inicial antes de cerrar al paciente; la principal defensa contra los objetos extraños retenidos.
18. Etiquetado de las muestras; lectura en voz alta, incluido el nombre del paciente. Evita las biopsias de cáncer mal etiquetadas y la quimioterapia innecesaria.
19. Preocupaciones clave para la recuperación y el manejo de este paciente. Esencial para demostrar negligencia cuando los pacientes sufren hemorragias o dejan de respirar en la sala de recuperación.
CÓMO LEER SU INFORME OPERATIVO
Si sospecha que ha sido víctima de un error quirúrgico, el documento más importante de toda su historia clínica es el informe operatorio. Este documento es el relato oficial, dictado, de lo ocurrido en el quirófano desde la primera incisión hasta la sutura final. Usted tiene el derecho absoluto e innegable de obtenerlo en virtud de la HIPAA y la Ley de Florida. Sin embargo, debido a que los cirujanos son muy conscientes de que este documento es un registro legal vinculante, a menudo es muy desinfectado, estratégicamente redactado, o deliberadamente vaga. En el Bufete de Abogados Jorge L. Flores, P.A., sabemos exactamente cómo diseccionar un informe operativo para descubrir los marcadores ocultos de negligencia.
Señales de alarma en el informe operativo
☐ “Complicaciones encontradas” enterradas en las secciones “Conclusiones” o “Descripción del procedimiento” en lugar de figurar claramente en el encabezamiento.
☐ “Anatomía inusual” o “Adherencias densas” se utiliza para culpar a supuestas anomalías anatómicas de la mala visualización. Si la visibilidad se veía gravemente comprometida, la norma de cuidado exige que el cirujano se detenga, modifique su enfoque o solicite una consulta especializada. ☐ Tiempos operativos desproporcionados. Si un procedimiento rutinario de entre 45 y 90 minutos se prolongó durante 3 o 4 horas, es un claro indicador de que se produjo un error catastrófico y el equipo pasó horas intentando controlar una hemorragia inesperada o reparar las estructuras dañadas.
☐ Conversión de cirugía mínimamente invasiva a cirugía abierta. Si su laparoscopia se convirtió repentinamente en una laparotomía abierta que requirió una incisión abdominal masiva, es probable que se produjera una lesión vascular importante o una perforación de órganos.
Pérdida estimada de sangre elevada documentado en el informe indica una laceración arterial o venosa no intencionada durante la disección.
☐ Lenguaje vago o desviaciones inexplicables. Las descripciones que carecen de especificidad anatómica o pasan por alto pasos críticos de la disección quirúrgica son muy sospechosas. Lo que el cirujano no escribe suele ser tan importante como lo que incluye.
Cómo utilizar esta información
Solicite al hospital el informe quirúrgico completo por escrito. Léalo detenidamente y busque las señales de alarma mencionadas. Si observa alguna de ellas, en particular un procedimiento que duró mucho más de lo esperado, una conversión a cirugía abierta o un lenguaje vago donde debería haber especificidad anatómica, lleve el informe a un abogado que se ocupe de negligencias quirúrgicas. El informe quirúrgico es el relato que hace el cirujano de lo sucedido, y es el primer documento que revisan nuestros expertos.
CIRUGÍAS DE ALTO RIESGO Y COMPLICACIONES ESPECÍFICAS
Mientras que los errores quirúrgicos pueden ocurrir durante cualquier procedimiento, ciertas cirugías complejas llevan inherentemente elevados riesgos de devastadores tipos específicos de negligencia. En el Bufete de Abogados Jorge L. Flores, P.A., tenemos una amplia experiencia en la investigación y litigio de casos relacionados con las siguientes categorías quirúrgicas de alto riesgo.
Cirugía de la columna vertebral: Daño nervioso y parálisis
Las laminectomías, fusiones vertebrales y microdiscectomías exigen una precisión anatómica extraordinaria. Incluso un milímetro de desviación puede provocar una parálisis permanente, una radiculopatía crónica intratable o la pérdida total del control de esfínteres. Entre los errores que suelen ser objeto de litigio figuran la colocación incorrecta de tornillos pediculares, la no identificación y reparación de un desgarro dural antes del cierre y la operación en el nivel de la columna vertebral equivocado.
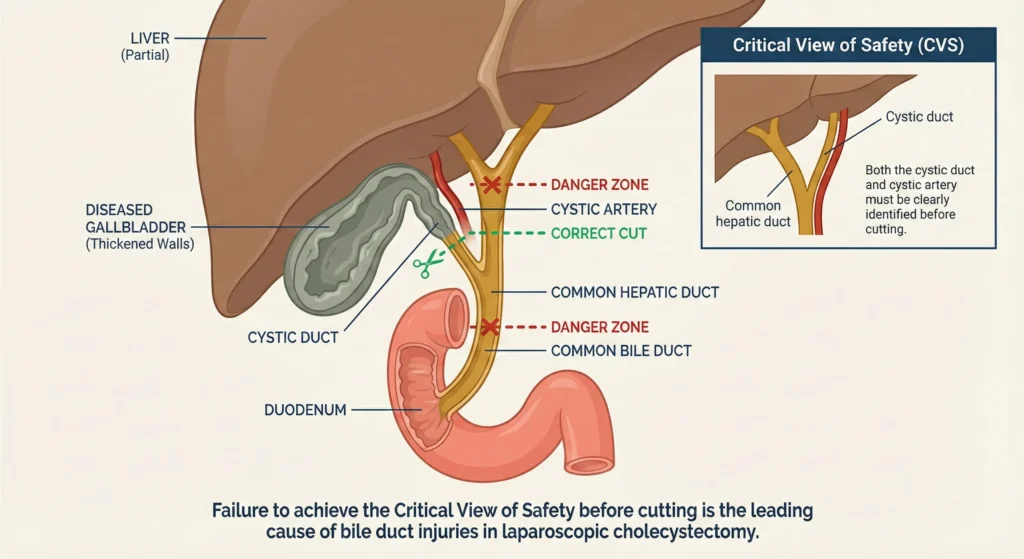
Colecistectomía laparoscópica: lesiones de la vía biliar
La extirpación de la vesícula biliar es una de las cirugías más comunes que se realizan en todo el mundo, pero conlleva el riesgo de una lesión catastrófica del conducto biliar cuando el cirujano no establece la “visión crítica de seguridad”; una norma de verificación visual obligatoria. Un conducto biliar común seccionado por error filtra bilis altamente cáustica directamente a la cavidad abdominal estéril, causando una peritonitis biliar grave y requiriendo una cirugía reconstructiva muy compleja que conlleva un riesgo 10% a 20% de estenosis a largo plazo e infecciones hepáticas de por vida.
Histerectomía y cirugía ginecológica: Lesiones Ureterales
Durante las cirugías pélvicas mayores, los uréteres corren un peligro extremo. Los datos clínicos revelan que hasta 70% de las lesiones ureterales pasan totalmente desapercibidas durante la operación. Los pacientes son dados de alta, sólo para volver a urgencias días después presentando dolor intenso en el flanco, fiebre incontrolable y pérdidas urinarias tóxicas. Aproximadamente 77% requieren una reintervención reconstructiva mayor, y hasta 10% sufren la pérdida permanente e irreversible de un riñón.
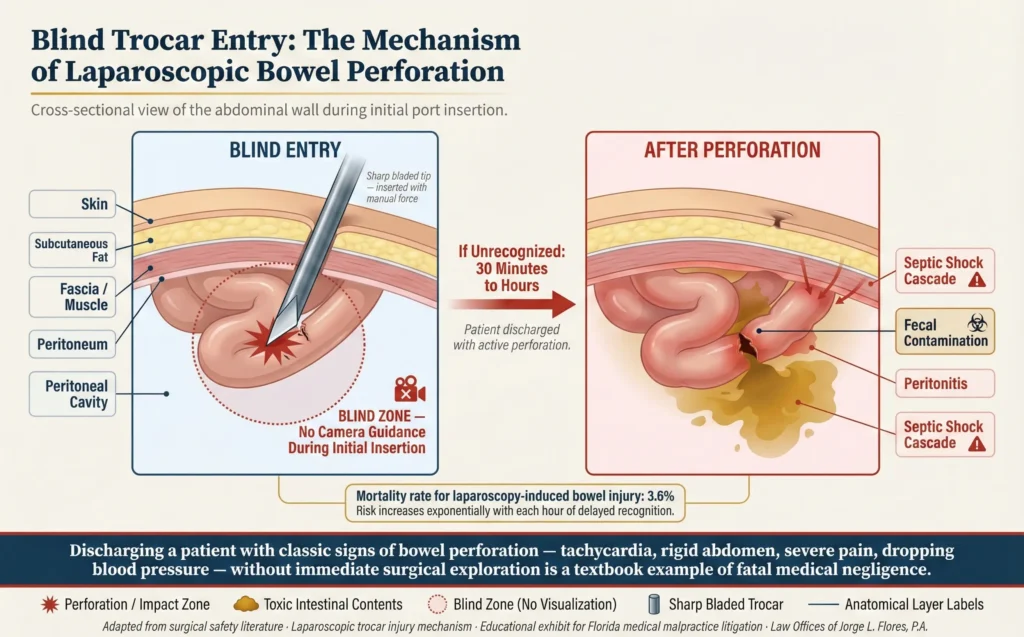
Laparoscopia general: Perforaciones intestinales
La cirugía laparoscópica implica la inserción forzada de trócares afilados y con cuchillas en el abdomen, y la inserción inicial se realiza con frecuencia “a ciegas”, sin visualización directa de la cámara, lo que supone un riesgo constante para el intestino. Un intestino perforado filtra contenidos altamente tóxicos directamente en la cavidad abdominal estéril, desencadenando una peritonitis rápida y potencialmente mortal y un shock séptico. Dar el alta a un paciente que presenta los signos clásicos de una perforación (taquicardia, abdomen rígido, dolor agónico y descenso de la tensión arterial) sin una exploración quirúrgica inmediata es un ejemplo de libro de texto de negligencia médica mortal. La tasa de mortalidad asociada a las lesiones intestinales inducidas por laparoscopia sigue siendo inaceptablemente alta: 3,6%.
El informe operativo tiene fecha de caducidad
Los cirujanos suelen dictar el informe operatorio en las 24 horas siguientes a la intervención. Sin embargo, el registro de auditoría de la HCE revela a menudo que el informe se modificó, enmendó o volvió a dictar por completo días o semanas más tarde, después de que el equipo de gestión de riesgos del hospital identificara el riesgo legal. Una carta de preservación de registros enviada por un abogado en las primeras 48 a 72 horas crea una obligación legal para el hospital de preservar el dictado original, todas las modificaciones posteriores y el registro de auditoría completo. Si el hospital destruye o sobrescribe estas pruebas después de recibir la carta, el tribunal puede ordenar al jurado que presuma que el informe original demostró la negligencia.
Ventaja interior
El abogado Flores trabajó como abogado de una firma de defensa de seguros de primera categoría en Miami, donde aprendió de primera mano cómo los abogados defensores construyen la narrativa en torno a los errores quirúrgicos. Él sabe cómo el informe operativo se utiliza para reformular un error evitable como un “riesgo inherente”. Sabe cómo los expertos de la defensa son seleccionados específicamente para testificar que la complicación era inevitable. Y sabe cómo se defensa contra complicaciones se construye desde la primera llamada telefónica que el gestor de riesgos del hospital hace al abogado externo. Esa experiencia es la razón por la que cada caso de negligencia quirúrgica que construimos se construye no sólo para demostrar lo que el cirujano hizo mal, sino para desarmar preventivamente la narrativa de defensa que el hospital comenzó a construir en el momento en que el paciente fue sacado de la sala de operaciones.
La ley de Florida exige un investigación previa a la demanda antes de poder presentar una demanda por negligencia quirúrgica. El perito corroborador debe ser un cirujano colegiado de exactamente la misma especialidad que el proveedor demandado. El sitio cadena de responsabilidad en un quirófano es compleja; los grupos de cirujanos independientes, los proveedores de anestesia contratados y las enfermeras empleadas en el hospital pertenecen a diferentes entidades corporativas. Florida ha abolido la responsabilidad solidaria, lo que significa que cada acusado paga sólo su porcentaje de culpa. Identificamos y nombramos a cada parte responsable durante el periodo previo a la demanda. Para conocer el marco jurídico completo, incluida la exención por negligencia comparativa, El consentimiento informado requisitos, y la tipos de daños disponibles en casos de error quirúrgico, véanse las guías enlazadas.
Un error quirúrgico no es un “riesgo normal”. Si usted o un ser querido ha sido gravemente herido como consecuencia de un error quirúrgico en el Estado de Florida, el experimentado Bufete de Abogados Jorge L. Flores, P.A., puede ayudarle.
Desde nuestras oficinas en Miami, Florida, aseguramos los informes operativos, interrogamos al equipo quirúrgico, contratamos expertos certificados de la misma especialidad que el demandado y construimos el caso probatorio completo que exigen los requisitos previos a la demanda de Florida. Manejamos casos de negligencia quirúrgica sobre una base de contingencia; usted no paga nada a menos que recuperemos para usted.
P.D. El hospital donde le operaron ya ha contratado a un abogado. Su equipo de gestión de riesgos ha revisado el informe operativo, entrevistó al personal quirúrgico, y comenzó a construir una defensa diseñada para caracterizar su lesión como una “complicación conocida”. En el Bufete de Abogados Jorge L. Flores, P.A., nos movemos con la misma urgencia en su nombre, porque los registros operativos, los registros de anestesia, y las notas de enfermería que demuestran exactamente lo que sucedió en esa sala de operaciones son las pruebas que los equipos de defensa trabajan más duro para desinfectar.
Relacionado: Mala Práctica Médica · Complicación vs. negligencia · Consentimiento informado · Guía de historias clínicas · Quién puede ser considerado responsable


