Ex abogado defensor de hospitales - Bufete de Jorge L. Flores, P.A. - Miami, Florida
Última actualización: Abril 2026
Un derrame cerebral es una carrera contra el reloj. Un diagnóstico erróneo significa que el reloj se agotó mientras los de urgencias buscaban en otra parte.
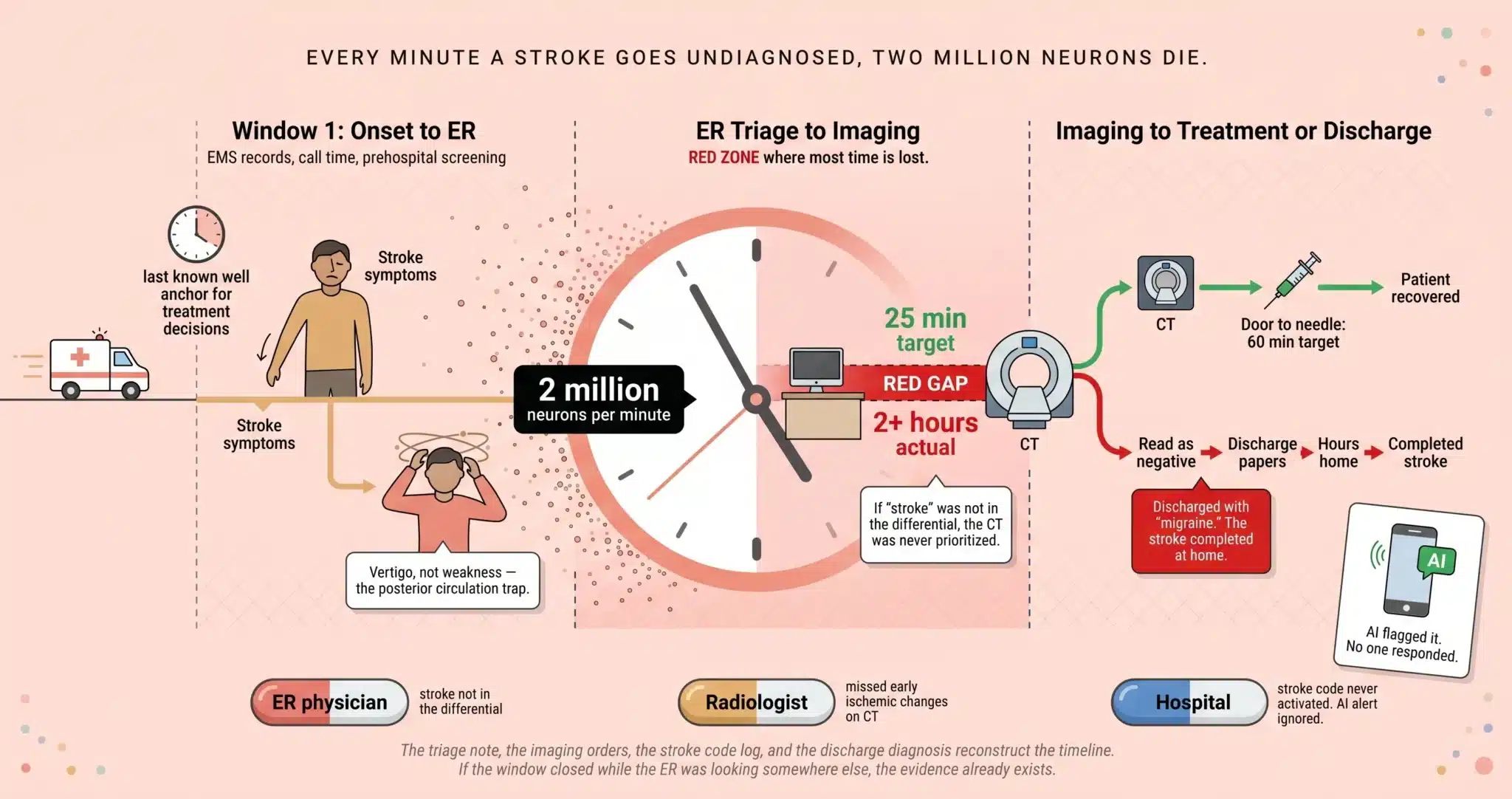
Cada minuto que pasa sin que se diagnostique un ictus, mueren casi dos millones de neuronas. Esa cifra no es retórica. Es el cálculo publicado en la literatura de neurología, y es la razón por la que todo el sistema de medicina de urgencias se construye en torno a la rapidez: de la puerta al TAC, de la puerta a la aguja, de la puerta a la punción inguinal. Cuando un paciente entra en una sala de urgencias de Miami con debilidad repentina en un lado del cuerpo, dificultad para hablar o una caída facial, el estándar de atención exige una activación del código de ictus, un examen neurológico y un TAC en cuestión de minutos. No después de que el estudio cardiológico dé negativo. No después de que el nivel de alcohol en sangre regrese. Ahora.
El problema es que los derrames cerebrales no siempre se anuncian con síntomas de libro de texto. Un ictus de circulación posterior puede presentarse como vértigo, náuseas y marcha inestable, síntomas que un atareado médico de urgencias puede atribuir a una infección del oído interno, una migraña o una intoxicación. Un ataque isquémico transitorio puede resolverse antes de que el paciente llegue al triaje, llevando al médico a concluir que no ha pasado nada. Un paciente joven puede ser descartado porque “es demasiado joven para un ictus”. Cada uno de estos errores de diagnóstico tiene una huella específica en el historial médico: la nota de triaje, el diagnóstico diferencial, las pruebas de imagen que se solicitaron o no y las marcas de tiempo que documentan exactamente cuántos minutos u horas pasaron antes de que alguien considerara que el cerebro se estaba muriendo.
⚠ La ventana de tratamiento tiene un plazo difícil. La Ventana Legal También Lo Tiene.
El plazo de prescripción de Florida para la negligencia médica suele ser de dos años a partir de la fecha del descubrimiento, y las demandas por homicidio culposo suelen correr dos años a partir de la fecha de la muerte, aunque los plazos específicos pueden variar en función de los hechos y los estatutos en vigor. Los registros de urgencias, las órdenes de diagnóstico por imagen y los registros de códigos de infarto deben conservarse antes de que el ciclo de retención del hospital los sobrescriba.
Revisión gratuita de casos: ¿Se pasó por alto el derrame cerebral? (305) 598-2221
El ictus puede haberse pasado por alto si:
✓ Acudió a urgencias con debilidad repentina, dificultad para hablar, cambios en la visión, dolor de cabeza intenso o vértigo y le dijeron que era una migraña, ansiedad, una infección de oído o una intoxicación.
✓ Un TAC o una resonancia magnética se retrasaron horas o nunca se solicitaron durante su visita a urgencias.
✓ No se le ofreció tPA (medicación disolvente de coágulos) ni trombectomía a pesar de llegar dentro de la ventana de tratamiento.
✓ Se detectó un ictus en las pruebas de imagen en una visita posterior después de que en urgencias le dieran el alta con los mismos síntomas.
✓ El estado de su familiar se deterioró en urgencias mientras el equipo buscaba un estudio cardiaco o psiquiátrico en lugar de un código de ictus.
Si alguna de ellas describe lo sucedido, las notas de triaje de urgencias, las órdenes de diagnóstico por imagen y las marcas de tiempo merecen una revisión independiente por parte de un neurólogo y un especialista en medicina de urgencias. Organizamos esa revisión sin coste alguno.
En esta página
AIT, ictus isquémico, ictus hemorrágico: Por qué el tipo lo cambia todo
Dónde se equivoca el diagnóstico del ictus en urgencias
Quién es responsable cuando se pierde un ictus
Lo que cuesta un ictus perdido: La lesión, la recuperación y el plan de cuidados de por vida
TIA, ICTUS ISQUÉMICO, ICTUS HEMORRÁGICO: POR QUÉ EL TIPO LO CAMBIA TODO
Un accidente isquémico transitorio (AIT) produce síntomas de ictus que se resuelven en cuestión de minutos u horas. El cerebro se recupera, pero un AIT es un aviso de que un ictus completo es inminente. Los estudios demuestran que hasta un 10% de los pacientes con AIT sufren un ictus completo en un plazo de 90 días, con el mayor riesgo en las primeras 48 horas. Cuando una sala de urgencias de Miami evalúa a un paciente cuyos síntomas se han resuelto y le da el alta sin imágenes cerebrales, terapia antiplaquetaria o seguimiento urgente por neurología, el AIT que se descartó como “resuelto” se convierte en la advertencia perdida para el derrame cerebral que le sigue.
Un ictus isquémico está causado por un coágulo que bloquea el flujo sanguíneo al cerebro. Representa aproximadamente el 87% de todos los ictus. El tratamiento depende del tiempo: el tPA puede disolver el coágulo si se administra en las 4,5 horas siguientes al inicio de los síntomas, y la trombectomía mecánica puede recuperar físicamente la oclusión de un vaso grande en pacientes seleccionados hasta 24 horas después del inicio. El no diagnosticar un ictus isquémico a tiempo para administrar cualquiera de los dos tratamientos es la base más común de las demandas por negligencia en ictus en el condado de Miami-Dade.
Un ictus hemorrágico está causada por una hemorragia cerebral procedente de la rotura de un vaso. Requiere un protocolo totalmente distinto: control de la tensión arterial, anulación de la anticoagulación si procede y consulta neuroquirúrgica. Administrar tPA a un paciente con un ictus hemorrágico no reconocido puede ser fatal. Por eso el primer estudio de imagen en cualquier sospecha de ictus es un TAC sin contraste para descartar una hemorragia antes de considerar cualquier medicación disolvente de coágulos. Si el servicio de urgencias se saltó la prueba de imagen y administró tPA, o si el TAC mostró hemorragia y el equipo no la reconoció, el tipo de ictus determina la teoría del caso.
Derrames cerebrales de la circulación anterior afectan al territorio carotídeo y producen los síntomas clásicos: caída facial, debilidad en los brazos, dificultad para hablar. Derrames cerebrales en la circulación posterior Afectan al territorio vertebrobasilar, al tronco encefálico y al cerebelo. Producen vértigo, visión doble, inestabilidad de la marcha y dificultad para tragar. La distinción es importante porque los ictus posteriores se diagnostican erróneamente en tasas dramáticamente más altas. Los síntomas se solapan con los de afecciones benignas y muchos médicos de urgencias se inclinan por la explicación benigna sin realizar la exploración o el diagnóstico por imagen que los distinguiría.
DÓNDE SE EQUIVOCA EL DIAGNÓSTICO DEL ICTUS EN URGENCIAS
Las páginas web de la competencia enumeran errores comunes. Dicen “falta de solicitud de pruebas de imagen” y “retraso en el tratamiento”. Esas frases describen cada caso de diagnóstico erróneo para cada afección. Los fallos en los casos de ictus son específicos, y el historial médico recoge cada uno de ellos con marcas de tiempo que permiten a un neurólogo reconstruir exactamente dónde se rompió el proceso de diagnóstico.
La trampa de la circulación posterior: cuando un ictus parece vértigo
Los ictus de circulación anterior producen los síntomas que todo el mundo reconoce: caída facial, debilidad en los brazos, dificultad para hablar. La mnemotécnica BEFAST (Equilibrio, Ojos, Cara, Brazo, Habla, Tiempo) está diseñada para detectarlos. Pero los ictus de circulación posterior, los que afectan al sistema vertebrobasilar, al tronco encefálico y al cerebelo, se presentan de forma diferente. El paciente refiere vértigo en la habitación, náuseas, vómitos, dificultad para caminar o visión doble. En una concurrida sala de urgencias de Miami, estos síntomas se atribuyen rutinariamente a un vértigo posicional benigno, una laberintitis o una infección vírica del oído interno.
La prueba clínica que distingue una causa periférica de una causa central (ictus) es el examen HINTS: Impulso cefálico, tipo nistagmo y prueba de inclinación. Se realiza en unos minutos. Las investigaciones publicadas demuestran que el examen HINTS realizado por un examinador entrenado es más sensible que un TAC inicial para detectar un ictus posterior. Si el médico de urgencias no realizó el examen HINTS, no documentó el patrón de nistagmo y atribuyó el vértigo a una causa benigna sin realizar pruebas de imagen, el fallo queda recogido en el historial: qué se documentó, qué se probó y qué no.
No activar el código de ictus u ordenar a tiempo la obtención de imágenes
Todos los hospitales de Miami con un programa de ictus tienen un protocolo de código de ictus. Cuando se activa, el sistema se mueve: se avisa a neurología, se da prioridad al diagnóstico por imagen, se despeja la sala de TC. Cuando no se activa, el paciente se sienta en la cola general. El TAC que debería haberse realizado en 25 minutos se realiza en dos horas. El neurólogo que debería haber estado junto a la cama en 15 minutos nunca es llamado. La ventana de tPA, que se cierra a las 4,5 horas del inicio de los síntomas, expira mientras el paciente espera un diagnóstico por imagen que nunca se priorizó.
El registro médico electrónico de urgencias estampa la hora de cada orden, cada resultado y cada notificación. El registro de activación del código de ictus, si existe, muestra cuándo se llamó al código y quién respondió. Si el código nunca se activó, la ausencia de ese registro es su propia prueba. Nuestros expertos en medicina de urgencias comparan la cronología documentada con el protocolo de accidentes cerebrovasculares del propio hospital y los puntos de referencia nacionales publicados por la Asociación Americana del Corazón y la Asociación Americana de Accidentes Cerebrovasculares para determinar si la respuesta cumplió la norma o se quedó corta.
Alertas de radiología y diagnóstico por imagen mal interpretadas
Una TC sin contraste de la cabeza suele ser el primer estudio que se solicita cuando se considera la posibilidad de un ictus. Es excelente para detectar hemorragias pero limitada en su capacidad para detectar un ictus isquémico precoz, sobre todo en las primeras 6 a 12 horas. Una angiografía por tomografía computarizada (ATC) o una resonancia magnética con imágenes ponderadas por difusión son mucho más sensibles para identificar un acontecimiento isquémico agudo y localizar una oclusión de un vaso grande que pueda ser susceptible de trombectomía. Cuando el servicio de urgencias sólo solicitó un TAC sin contraste, lo leyó como “negativo para hallazgos agudos” y dio de alta al paciente sin ATC ni RM, la decisión de suspender la obtención de imágenes es la decisión que litigamos. El estudio original se conserva en el sistema PACS del hospital y nuestros neurorradiólogos pueden volver a leerlo años después.
LA LÍNEA DE TIEMPO DEL ACCIDENTE CEREBROVASCULAR FORENSE: TRES VENTANAS EN LAS QUE SE PERDIERON MINUTOS
Ventana 1: Desde el inicio de los síntomas hasta la llegada a urgencias
La hora del “último pozo conocido” es el ancla para todas las decisiones de tratamiento que se tomen a continuación. Determina si el paciente está dentro de la ventana de 4,5 horas para el tPA o de la ventana de 24 horas para la trombectomía mecánica en pacientes seleccionados. Los registros del SME documentan la hora de la llamada, la evaluación en el lugar de los hechos y si los paramédicos clasificaron el suceso como un posible ictus utilizando una herramienta de cribado prehospitalario. Si el SME notificó al hospital receptor de Miami la existencia de un paciente con un posible ictus y el hospital no tenía el equipo de ictus reunido a su llegada, el fallo comenzó antes de que el paciente cruzara el umbral.
Ventana 2: Del triaje de urgencias al diagnóstico por imagen
El objetivo de la AHA/ASA para la interpretación puerta-TAC es de 25 minutos. Para la interpretación de puerta a TAC, 45 minutos. En los casos de diagnóstico erróneo de ictus que tratamos en todo el condado de Miami-Dade, el intervalo entre la llegada y la obtención de imágenes suele medirse en horas, no en minutos. La enfermera de triaje asigna un código de queja. El médico de urgencias ve al paciente y documenta un diagnóstico diferencial. Si “ictus” o “AVC” no aparece en ese diferencial, no se solicita el TAC con urgencia de protocolo de ictus. El paciente se pone en cola detrás de los estudios electivos. Cada marca de tiempo en el registro electrónico mide la distancia entre lo que ocurrió y lo que debería haber ocurrido.
Ventana 3: Imagen hasta el tratamiento o el alta
Una vez obtenidas las imágenes, el árbol de decisión se bifurca. Si el TAC muestra hemorragia, el protocolo pasa al manejo de la presión arterial y la consulta neuroquirúrgica. Si el TAC da negativo para hemorragia y el cuadro clínico apoya el ictus isquémico, el equipo debe decidir si administra tPA (objetivo puerta-aguja: 60 minutos) y si realiza una ATC para evaluar si hay una oclusión de un vaso grande susceptible de trombectomía (el objetivo puerta-aguja varía según el protocolo). En los casos que litigamos en Miami, el fallo más perjudicial en esta ventana es la decisión de dar el alta. El TAC fue “negativo”, los síntomas “mejoraron” y el paciente fue enviado a casa con un diagnóstico de migraña o vértigo. Horas después, el ictus se completa. El infarto que era pequeño y potencialmente recuperable en el momento del alta es ahora grande y permanente.
HERRAMIENTAS DE DIAGNÓSTICO AI: EL NUEVO ÁNGULO DE LA NEGLIGENCIA QUE LA MAYORÍA DE LOS ABOGADOS PASAN POR ALTO
Múltiples hospitales de Miami disponen ahora de plataformas de diagnóstico por imagen asistidas por IA que detectan hemorragias intracraneales y oclusiones de grandes vasos en TC y ATC en tiempo real. Estos sistemas, incluidas plataformas como Viz.ai, marcan los hallazgos sospechosos y envían alertas directamente a los dispositivos móviles del equipo de ictus antes de que el radiólogo haya terminado la lectura formal. Las investigaciones publicadas demuestran que los jurados penalizan más a los médicos cuando la IA identifica un hallazgo que el clínico pasó por alto, porque la tecnología elimina el argumento de que el hallazgo era “sutil” o “fácil de pasar por alto”.”
Cuando un hospital de Miami adquiere e instala uno de estos sistemas, la cuestión en litigio ya no se limita a si el radiólogo o el médico de urgencias individual debería haber detectado el ictus. Se extiende a si la institución configuró el sistema correctamente, si se generó la alerta y si alguien del equipo clínico actuó en consecuencia. Si la IA marcó una oclusión de un vaso grande y el neurólogo de guardia no respondió durante 45 minutos, esos 45 minutos son atribuibles a la institución que desplegó la herramienta sin asegurarse de que la cadena de respuesta funcionaba. Nuestro descubrimiento en los casos de ictus incluye ahora de forma rutinaria la solicitud de los registros de alerta de la IA, las marcas de tiempo de las notificaciones y los protocolos internos del hospital para responder a los hallazgos de las imágenes automatizadas.
QUIÉN ES RESPONSABLE CUANDO SE PASA POR ALTO UN ICTUS
El médico de urgencias quien evaluó al paciente, documentó el diagnóstico diferencial y tomó la decisión sobre qué pruebas de imagen solicitar y cuándo. Si el ictus no estaba en el diagnóstico diferencial y debería haberlo estado, el médico de urgencias es el principal acusado. La enfermera de triaje quien asignó el nivel de gravedad y el código de queja. Si la enfermera documentó síntomas compatibles con un ictus y asignó una categoría de triaje no urgente, el retraso atribuible a esa clasificación corresponde a la enfermera y al hospital.
El radiólogo que leyó el TAC o la ATC y omitió los cambios isquémicos tempranos o no recomendó la obtención de imágenes avanzadas en el informe. El estudio original se almacena en el sistema PACS del hospital de forma indefinida. Nuestros neurorradiólogos vuelven a leerlo. El neurólogo que fue consultado y, o bien respondió con demasiada lentitud, o bien nunca fue llamado. El propio hospital por fallos en el protocolo de códigos de ictus, deficiencias de personal, falta de capacidad de teleictus, falta de traslado a un centro con capacidad de trombectomía o falta de operatividad de las herramientas de diagnóstico de IA que había adquirido.
LO QUE CUESTA UN ICTUS PERDIDO LA LESIÓN, LA RECUPERACIÓN Y EL PLAN DE CUIDADOS DE POR VIDA
Un ictus diagnosticado y tratado dentro de la ventana puede producir déficits duraderos mínimos. El mismo ictus diagnosticado horas después, una vez cerrada la ventana de tratamiento, puede producir hemiparesia permanente, afasia expresiva o receptiva, cortes del campo visual, deterioro cognitivo, cambios de personalidad y comportamiento, epilepsia posterior al ictus, depresión y pérdida de independencia. La diferencia entre esos dos resultados es la diferencia entre un paciente que vuelve a trabajar y otro que requiere cuidados asistenciales las 24 horas del día durante el resto de su vida.
El plan de cuidados vitales en un caso de diagnóstico erróneo de ictus proyecta el coste de la rehabilitación hospitalaria, la fisioterapia ambulatoria, la terapia ocupacional y la logopedia. Pruebas neuropsicológicas y rehabilitación cognitiva. Tratamiento anticonvulsivo si aparecen convulsiones tras el ictus. Dispositivos de asistencia, desde órtesis de tobillo-pie hasta sillas de ruedas eléctricas. Modificaciones en el hogar para la debilidad unilateral, el baño accesible y la prevención de caídas. Vehículos modificados o servicios de transporte. Cuidados asistenciales al nivel que requieran los déficits funcionales del paciente. Un economista forense calcula por separado la pérdida de ingresos y la disminución de la capacidad de ganancia a lo largo de la esperanza de vida laboral restante del paciente. La proyección combinada se construye a partir de déficits documentados, no de especulaciones.
Lo que el departamento de calidad del hospital ya sabe y no compartirá voluntariamente
Los hospitales hacen un seguimiento de sus propias métricas de ictus. Tiempos de puerta a TAC. Tiempos de puerta a aguja. Tasas de activación del código de ictus. Porcentaje de pacientes examinados con la escala de ictus de los NIH. Estas cifras se recogen para programas de certificación como las designaciones de Centro Primario de Ictus y Centro Integral de Ictus de la Comisión Conjunta. El abogado Jorge L. Flores sabe que estos informes internos de calidad existen porque los revisó durante los años que pasó en un bufete de defensa de seguros de Miami representando a hospitales. El abogado defensor argumentará que esos informes están protegidos por los privilegios de revisión por pares y de garantía de calidad de Florida y luchará por mantenerlos alejados del jurado.
Jorge Flores sabe qué categorías de datos de calidad están blindadas y cuáles no. Sabe que el registro de activación del código de apoplejía, las marcas de tiempo de triaje y diagnóstico por imagen de cada paciente y los registros de notificación de alertas de IA no son materiales de revisión por pares. Son datos operativos generados en el curso ordinario de la atención al paciente. La defensa intentará difuminar la línea entre la revisión de calidad y los registros operativos. Nosotros trazamos la línea donde debe estar y obligamos a presentar todos los documentos que el hospital no pueda retener legítimamente.
Dos millones de neuronas mueren cada minuto que pasa sin tratarse un ictus. El registro de urgencias nos dice cuántos minutos se perdieron.
La nota de triaje, las órdenes de diagnóstico por imagen, el registro de códigos de ictus y el diagnóstico de alta reconstruyen la cronología. Si la ventana se cerró mientras los de urgencias buscaban en otra parte, las pruebas ya existen.
(305) 598-2221
PREGUNTAS MÁS FRECUENTES
¿Puedo demandar por diagnóstico erróneo de ictus en Miami?+
Sí. Si un médico de urgencias de Miami no diagnosticó un derrame cerebral a tiempo para proporcionar un tratamiento que hubiera reducido la gravedad de la lesión, y ese fallo estuvo por debajo de la norma de cuidado, usted puede tener una demanda por negligencia médica. El caso requiere el testimonio experto de un médico de la misma especialidad que establezca que un médico razonablemente competente habría diagnosticado el derrame cerebral antes y que un tratamiento más temprano habría cambiado el resultado.
¿Y si mi ictus no parecía típico? Tuve vértigo, no debilidad.+
Los ictus de circulación posterior se presentan con frecuencia con vértigo, náuseas, dificultad para caminar o visión doble en lugar de los síntomas clásicos de cara-brazo-habla. Estas presentaciones están bien documentadas en la literatura médica, y los médicos de urgencias están formados para considerar el ictus en su diferencial cuando evalúan un vértigo agudo. Si en urgencias atribuyeron su vértigo a una afección del oído interno sin realizar el examen HINTS ni solicitar imágenes cerebrales, es posible que la evaluación diagnóstica fuera inadecuada. El gráfico documenta lo que se consideró y lo que se descartó.
¿Cómo puedo demostrar que el retraso del hospital empeoró mi ictus?+
Nuestros expertos en neurología comparan el tamaño del infarto en la resonancia magnética final con el que probablemente habría tenido si se hubiera administrado el tratamiento en el momento en que debería haberse hecho. Las investigaciones publicadas sobre los resultados del tPA y la trombectomía permiten a los expertos calcular la probabilidad de un mejor resultado con un tratamiento más temprano. Las marcas de tiempo del registro de urgencias establecen cuándo debería haberse administrado el tratamiento, y las imágenes establecen qué se perdió durante el retraso.
¿El hecho de no utilizar o ignorar las herramientas de diagnóstico por imagen de la IA cuenta como mala praxis?+
El marco jurídico está evolucionando, pero el principio es sencillo: si un hospital compró y desplegó un sistema de IA diseñado para detectar accidentes cerebrovasculares más rápidamente, y ese sistema no funcionaba, no estaba configurado o generó una alerta sobre la que nadie actuó, el hecho de que el hospital no utilizara su propia tecnología es una prueba relevante de negligencia institucional. No sustituye al análisis estándar de negligencia individual, pero añade una dimensión separada de responsabilidad que nuestra investigación explora rutinariamente.
¿Cuánto tiempo tengo para presentar un caso de diagnóstico erróneo de derrame cerebral en Miami?+
El plazo de prescripción de Florida para la negligencia médica es generalmente de dos años a partir de la fecha en que usted supo o debería haber sabido que el derrame cerebral fue mal diagnosticado, con un plazo de prescripción de cuatro años que sirve como límite exterior en muchos casos, aunque los plazos específicos pueden variar en función de los hechos y los estatutos en vigor. En caso de muerte por negligencia, el plazo de prescripción suele ser de dos años a partir de la fecha del fallecimiento. Los registros de urgencias, los estudios de imagen y los registros de códigos de infarto deben conservarse antes de que el ciclo de retención del hospital los sobrescriba. Emitimos demandas de preservación inmediatamente después del encargo.
¿Cuánto cuesta contratar a un abogado para un caso de diagnóstico erróneo de ictus?+
Asumimos el riesgo financiero. Los registros de urgencias, las relecturas de las imágenes por nuestros neurorradiólogos, las consultas de expertos en medicina de urgencias y neurología, el plan de cuidados vitales y el análisis económico forense son financiados por este bufete. Sólo cobramos honorarios cuando se recupera una indemnización. Si el caso no da resultado, cada dólar que invertimos se cancela por completo.
CONTACTE CON NOSOTROS PARA UNA REVISIÓN GRATUITA DE SU CASO
Si usted o un familiar suyo sufrieron un empeoramiento del resultado de un derrame cerebral porque una sala de urgencias de Miami no lo diagnosticó a tiempo, el Bufete de Abogados Jorge L. Flores, P.A., revisará los registros de urgencias, las imágenes y la cronología clínica sin cargo alguno. Informamos a las familias de lo que muestran las pruebas y de si las marcas de tiempo respaldan una reclamación. Esa conversación no cuesta nada y no le compromete a nada.
Revisión gratuita del caso. Sin coste a menos que recuperemos una indemnización.
Financiamos la recuperación de los registros de urgencias, las consultas a los expertos y la investigación completa. Nuestros honorarios dependen del resultado.
(305) 598-2221
Relacionado: Mala Práctica Médica · Muerte injusta · Diagnóstico erróneo de la disección aórtica · Lesiones cerebrales y medulares