Ex abogado defensor de hospitales - Bufete de Jorge L. Flores, P.A. - Miami, Florida
Última actualización: Abril 2026
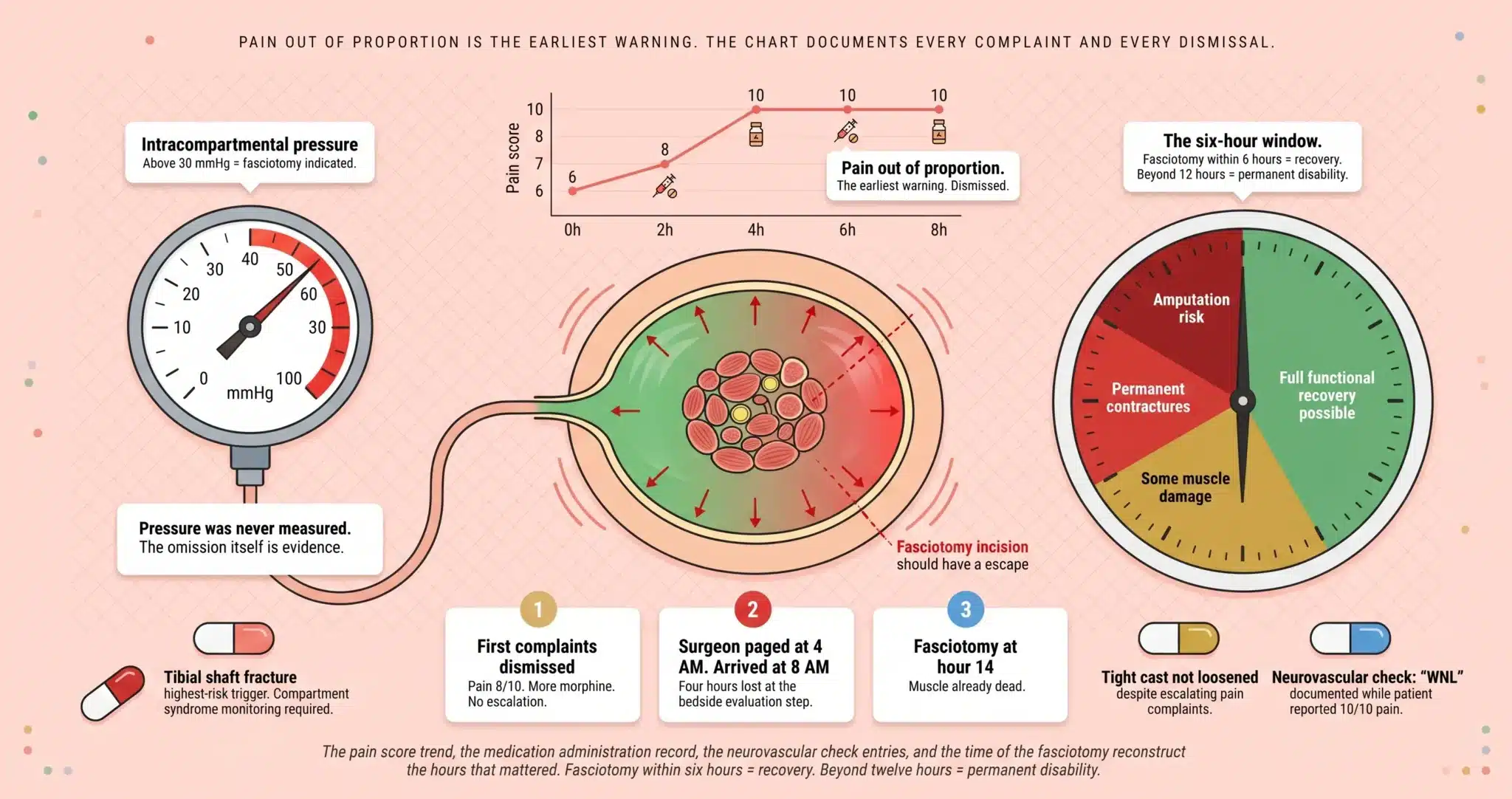
El síndrome compartimental agudo es una urgencia quirúrgica. Cada Hora de Retraso Destruye Músculos y Nervios Que No Pueden Volver a Crecer.
El síndrome compartimental agudo se desarrolla cuando la presión dentro de un compartimento fascial cerrado del cuerpo, más comúnmente en la pierna o el antebrazo, se eleva a un nivel que corta el flujo sanguíneo a los músculos y nervios del interior. Es una de las pocas verdaderas urgencias ortopédicas y quirúrgicas. El único tratamiento eficaz es la fasciotomía: una incisión quirúrgica que libera la presión. La literatura ortopédica publicada establece que la fasciotomía en las seis horas siguientes al inicio de la isquemia se asocia a una recuperación funcional completa, mientras que los retrasos superiores a ocho horas producen necrosis muscular, y los retrasos superiores a 12 horas producen contracturas permanentes, daños nerviosos y, en los casos más graves, amputación.
El diagnóstico no es sutil. A todo estudiante de medicina se le enseña la presentación clásica, conocida como las “cinco P”: dolor desproporcionado a la lesión, parestesia (entumecimiento u hormigueo), palidez, ausencia de pulso y parálisis.
En realidad, la primera P, dolor desproporcionado, es la advertencia más temprana y fiable, y a menudo es la que el equipo de urgencias u ortopédico descarta como “dolor postoperatorio normal” o el resultado esperado de una fractura. Para cuando aparecen las otras P, la ventana para la recuperación completa a menudo se ha cerrado.
En los casos de síndrome compartimental que tratamos en Miami, el patrón es consistente. El paciente refirió un dolor creciente que no respondía a la medicación narcótica. Las notas de enfermería documentaron las quejas. Las mediciones de la presión compartimental, cuando finalmente se realizaron, confirmaron el diagnóstico. Pero para entonces habían pasado horas y el músculo del interior del compartimento ya se estaba muriendo. Los registros muestran exactamente cuándo se informó por primera vez del dolor, cuándo respondió finalmente el equipo y cuánto duró el intervalo.
⚠ La ventana de la fasciotomía se cierra rápido. La Ventana Legal También Tiene Plazos.
El plazo de prescripción en Florida para la negligencia médica es generalmente de dos años a partir de la fecha del descubrimiento, con un plazo de cuatro años en muchos casos, aunque los plazos específicos pueden variar en función de los hechos y los estatutos en vigor. En el caso de homicidio culposo, el plazo de prescripción suele ser de dos años a partir de la fecha del fallecimiento. Las hojas de flujo de enfermería, las anotaciones de la puntuación del dolor, las mediciones de la presión compartimental y los registros de órdenes pueden sobrescribirse si no se conservan pronto.
Revisión gratuita de casos: ¿Se retrasó la fasciotomía? (305) 598-2221
El síndrome compartimental puede haberse pasado por alto si:
✓ Usted o su familiar refirieron repetidamente un dolor intenso “desproporcionado” a la lesión o cirugía y les dijeron que era normal y les dieron más analgésicos.
✓ La extremidad afectada se puso tensa, hinchada, entumecida, pálida o fría antes de que alguien midiera la presión compartimental o pidiera una consulta ortopédica o vascular.
✓ No se aflojó una escayola, férula o vendaje quirúrgico a pesar de la escalada del dolor y la hinchazón debajo de ella.
✓ Finalmente se midió la presión compartimental y mostró valores elevados, pero ya habían pasado horas desde que se documentaron las primeras quejas.
✓ Finalmente se realizó una fasciotomía, pero el músculo ya estaba muerto y se produjeron daños permanentes en los nervios, contracturas o amputaciones.
Si alguna de ellas describe lo ocurrido en un hospital de Miami, las puntuaciones de dolor de enfermería, las mediciones de la presión compartimental y las marcas de tiempo de las órdenes merecen una revisión independiente. Nosotros organizamos esa revisión sin coste alguno.
En esta página
Cómo se desarrolla el síndrome compartimental y los escenarios de alto riesgo
Las cinco P y la medición de la presión que confirma el diagnóstico
El reloj de la fasciotomía: Tres ventanas en las que el retraso produjo daños permanentes
Quién es responsable cuando no se detecta el síndrome compartimental
Contractura de Volkmann, amputación y el coste vitalicio de una lesión evitable
CÓMO SE DESARROLLA EL SÍNDROME COMPARTIMENTAL Y LOS ESCENARIOS DE ALTO RIESGO
El síndrome compartimental no es un diagnóstico sorpresa. Se desarrolla en contextos clínicos bien reconocidos en la formación en ortopedia, traumatología y medicina de urgencias. Cuando un paciente presenta cualquiera de los siguientes síntomas, el equipo tratante está sobre aviso de que el síndrome compartimental es una complicación previsible y que debe vigilarse activamente.
Fracturas de la tibia y del antebrazo. Estos son los factores desencadenantes más comunes. La fractura de la diáfisis tibial representa por sí sola una parte sustancial de los casos de síndrome compartimental agudo en adultos, y las fracturas de alta energía, las lesiones por aplastamiento y las fracturas con un desplazamiento importante conllevan el mayor riesgo. Cuando un equipo de urgencias u ortopédico de Miami ingresa a un paciente con una fractura de la tibia, el control del síndrome compartimental forma parte de la atención estándar esperada, no es un paso opcional.
Lesiones por aplastamiento, traumatismos de alta energía y reperfusión tras isquemia prolongada. Una extremidad aplastada bajo un objeto pesado, atrapada tras un accidente de tráfico o reperfundida tras una reparación vascular presenta un riesgo especialmente alto porque la inflamación del tejido puede desarrollarse rápidamente una vez restablecida la circulación. La documentación del trauma, los registros prehospitalarios y el tiempo de quirófano para la reparación vascular proporcionan el contexto clínico que debería haber desencadenado una mayor vigilancia.
Yesos, férulas y vendajes circunferenciales apretados. Un dispositivo de inmovilización bienintencionado puede crear por sí mismo el problema de la presión. Si el paciente se queja de dolor creciente o entumecimiento debajo de una escayola y ésta no se bivalva, divide o retira para evaluar el tejido subyacente, la escayola se convierte en un factor contribuyente. Las notas de enfermería y las notas del proveedor documentan si se reconoció la queja y si se modificó el vendaje en respuesta.
Cirugía ortopédica y vascular, incluidos el enclavado intramedular y la reparación arterial. El síndrome compartimental postoperatorio es una complicación reconocida. Se supone que hay que vigilar a los pacientes con controles neurovasculares seriados en el postoperatorio. Cuando esos controles se documentan como “dentro de los límites normales” cada hora a pesar de que aumentan las quejas de los pacientes, o bien la documentación no es exacta o bien la persona que realizó el control no buscaba lo que debería haber encontrado.
LOS CINCO PS Y LA MEDICIÓN DE LA PRESIÓN QUE CONFIRMA EL DIAGNÓSTICO
Dolor desproporcionado a la lesión es el signo clínico más precoz y el más importante. Significa que el nivel de dolor declarado por el paciente es superior al que cabría esperar para la fractura, cirugía o lesión subyacente, y no responde adecuadamente a las dosis estándar de analgésicos opiáceos. Las puntuaciones de dolor en el EMR se registran a intervalos regulares. Cuando las puntuaciones de dolor suben de 6 a 8 y a 10 en unas horas a pesar de aumentar la medicación, el patrón es visible en el historial antes de que aparezca cualquier otro síntoma.
Dolor con el estiramiento pasivo de los músculos del compartimento afectado es el hallazgo más específico de la exploración física. La dorsiflexión del pie en el síndrome compartimental anterior de la pierna, la extensión de los dedos en el síndrome compartimental del antebrazo, estas maniobras deben reproducir un dolor intenso. Una enfermera o un médico que realice un chequeo neurovascular y que no pruebe el estiramiento pasivo, o que lo pruebe y no documente el resultado, no ha realizado el examen que la situación requería.
Parestesia, palidez, parálisis y falta de pulso son hallazgos más tardíos. Para cuando aparecen, los nervios y músculos del compartimento llevan horas isquémicos. A menudo se malinterpreta la falta de pulso como un signo precoz. No lo es. Un pulso palpable puede estar presente incluso en un síndrome compartimental establecido porque la presión arterial dentro del vaso principal puede permanecer más alta que la presión del compartimento hasta tarde en el curso. Esperar a que no haya pulso significa esperar demasiado.
Medición de la presión del compartimento es la prueba objetiva. Cuando existe una sospecha clínica, sobre todo en pacientes que no pueden informar de forma fiable sobre el dolor (sedados, intubados, bajo anestesia regional o con bloqueos nerviosos que enmascaran los síntomas), la presión intracompartimental puede medirse directamente con un dispositivo portátil. Una presión absoluta superior a 30 mmHg, o una presión delta (presión arterial diastólica menos presión compartimental) inferior a 30 mmHg, es el umbral publicado que apoya el diagnóstico y la decisión de proceder a la fasciotomía. Cuando nunca se midió la presión compartimental en un paciente de alto riesgo con dolor creciente, la omisión es en sí misma una prueba de un fallo diagnóstico.
EL RELOJ DE LA FASCIOTOMÍA: TRES VENTANAS EN LAS QUE EL RETRASO PRODUJO DAÑOS PERMANENTES
Ventana 1: Las primeras denuncias desestimadas
La puntuación del dolor era de 6 cuando la paciente regresó del quirófano. Dos horas más tarde era de 8. Cuatro horas más tarde era de 10. El paciente dijo a la enfermera que el dolor no mejoraba a pesar de la morfina. La familia del paciente le dijo a la enfermera que algo iba mal.
La enfermera administró otra dosis, documentó “paciente descansando en la cama” y no llamó al cirujano. Nuestros expertos en ortopedia y medicina de urgencias identifican la primera entrada documentada que debería haber desencadenado la intensificación y marcan el minuto en el que debería haberse sospechado el diagnóstico, no el minuto en el que realmente se hizo.
Ventana 2: El retraso entre la sospecha y la medición de la presión
Una vez que el cuadro clínico plantea el síndrome compartimental como una posibilidad diagnóstica, el siguiente paso es la medición directa de la presión compartimental o la consulta quirúrgica urgente. El sello de tiempo de la orden para la medición de la presión compartimental, la hora en que se realizó la medición y el valor registrado figuran en la historia clínica. Si el cirujano fue avisado a las 4 de la mañana y no acudió a la cabecera de la cama hasta las 8, las cuatro horas transcurridas entre el aviso y la evaluación figuran en el registro de llamadas. Cada segmento de este intervalo es atribuible a una persona concreta y, en algunos casos, a la estructura de cobertura de guardias de la institución.
Ventana 3: El intervalo entre el diagnóstico y la fasciotomía
Una vez confirmado el síndrome compartimental, la fasciotomía debe realizarse de urgencia. La decisión de llevar al paciente al quirófano, la hora a la que se reservó el quirófano, el registro de anestesia y el tiempo de incisión están documentados. En los casos de síndrome compartimental que tratamos en todo el condado de Miami-Dade, el retraso más perjudicial suele ser el intervalo entre la decisión diagnóstica y la incisión cutánea, medido en horas y no en los minutos que admite la bibliografía. Cada hora que el tejido pasa isquémico se puede medir con respecto a la literatura ortopédica sobre recuperación funcional.
QUIÉN ES RESPONSABLE CUANDO NO SE DETECTA EL SÍNDROME COMPARTIMENTAL
El cirujano ortopédico responsable del cuidado de la fractura del paciente tiene el deber directo de vigilar la aparición del síndrome compartimental y de responder cuando se documenten signos de alarma. El médico del servicio de urgencias que evaluó inicialmente al paciente tiene el mismo deber durante el trabajo en urgencias de una lesión de alto riesgo.
Enfermeras de cabecera y enfermeras encargadas son responsables de las comprobaciones neurovasculares, la documentación precisa de las puntuaciones de dolor y la escalada al médico cuando cambia el cuadro clínico. Una enfermera que documenta “dolor controlado” mientras el paciente y la familia informan de lo contrario ha creado un registro que entra en conflicto con la realidad, y ese conflicto pasa a formar parte del caso.
El hospital como institución puede ser responsable de los acuerdos de cobertura de las guardias que producen retrasos previsibles, de los protocolos de seguimiento postoperatorio que no incluyen la vigilancia del síndrome compartimental para los pacientes de alto riesgo y de las decisiones de dotación de personal que dejan a una enfermera responsable de demasiados pacientes posquirúrgicos para realizar los controles neurovasculares cada hora que exige la norma de cuidados.
CONTRACTURA DE VOLKMANN, AMPUTACIÓN Y EL COSTE DE POR VIDA DE UNA LESIÓN EVITABLE
Las consecuencias de una fasciotomía omitida o retrasada abarcan un espectro. Los casos leves pueden producir dolor crónico, debilidad y función reducida en la extremidad afectada. Los casos moderados producen contractura isquémica de Volkmann: acortamiento y deformidad permanentes de los músculos y tendones que dejan la mano o el pie en una posición fija y no funcional. Los casos graves producen necrosis muscular extensa que requiere desbridamiento, daños nerviosos que no se recuperan y, en el peor de los casos, amputación.
En los casos más catastróficos, la rotura muscular masiva produce rabdomiólisis e insuficiencia renal aguda, que a veces requiere diálisis, y la respuesta inflamatoria sistémica puede progresar hasta el fallo multiorgánico y la muerte. Para un paciente joven y previamente sano, la diferencia entre una fasciotomía realizada en seis horas y otra realizada en 14 horas puede ser la diferencia entre una reincorporación completa al trabajo y una incapacidad de por vida.
El plan de cuidados vitalicios en un caso de síndrome compartimental proyecta el coste de la cirugía reconstructiva, las transferencias tendinosas, las prótesis si se ha producido una amputación, la fisioterapia y la terapia ocupacional durante años, el tratamiento del dolor, el apoyo psicológico por el trauma de una discapacidad evitable, las modificaciones del hogar y el vehículo, y los cuidados asistenciales al nivel que requieran los déficits residuales. Un economista forense calcula la pérdida de ingresos y la disminución de la capacidad de ganancia a lo largo de la vida laboral restante del paciente. El total se construye a partir de la necesidad documentada, no de la especulación.
Cómo utiliza la defensa la tolerancia a los opiáceos y el dolor subjetivo para trasladar la culpa al paciente
La táctica de la defensa en los casos de síndrome compartimental es atacar al paciente. Su experto testificará que el paciente tenía una “baja tolerancia al dolor”, un historial de consumo de opiáceos que hacía que sus informes sobre el dolor no fueran fiables o un historial de comportamiento de búsqueda de fármacos que el equipo de enfermería tuvo razonablemente en cuenta al decidir no intensificar. Argumentarán que el dolor del paciente era subjetivo y que la respuesta del equipo fue proporcional a los hallazgos objetivos que aún no se habían producido. El abogado Jorge L. Flores vio cómo se construía esta estrategia durante los años que pasó en un bufete de defensa de seguros de Miami, donde los equipos de defensa construían narrativas de culpabilidad del paciente desde el momento en que la historia clínica mencionaba por primera vez una puntuación alta de dolor.
Esta defensa se derrumba al contacto con la literatura. El dolor desproporcionado no es una queja subjetiva. Es un criterio de diagnóstico reconocido que los libros de texto de ortopedia y medicina de urgencias enseñan como el signo de advertencia más precoz del síndrome compartimental. La norma publicada no dice “creer al paciente sólo si su tolerancia al dolor parece normal”. Dice que los pacientes de alto riesgo con dolor creciente requieren un examen neurovascular, pruebas de estiramiento pasivo y medición de la presión compartimental cuando existe sospecha clínica.
Jorge Flores construye cada caso de síndrome compartimental para eliminar la salida del “paciente poco fiable”. Presenta la tendencia de la puntuación del dolor, el registro de administración de medicación que muestra una escalada de dosis sin la correspondiente reducción del dolor, y la literatura ortopédica que establece que exactamente este patrón es el diagnóstico hasta que se demuestre lo contrario. El paciente no es el acusado. El equipo que no realizó el examen que exigía el patrón sí lo es.
El dolor desproporcionado es la primera advertencia. El gráfico documenta cada denuncia y cada despido.
La tendencia de la puntuación del dolor, el registro de administración de la medicación, las anotaciones del control neurovascular y el momento de la fasciotomía reconstruyen las horas que importaban. Si se pasó por alto la ventana, las pruebas ya están en el registro.
(305) 598-2221
PREGUNTAS MÁS FRECUENTES
¿Qué es el síndrome compartimental agudo y por qué es una urgencia?+
El síndrome compartimental agudo es un aumento rápido de la presión dentro de un compartimento fascial cerrado, normalmente en la pierna o el antebrazo, que corta el suministro de sangre a los músculos y nervios que hay en su interior. Sin tratamiento, el tejido muere en cuestión de horas. El único tratamiento eficaz es una fasciotomía, una incisión quirúrgica que libera la presión. Dado que el daño muscular y nervioso es irreversible una vez que se produce, el diagnóstico debe hacerse y la cirugía debe realizarse dentro de un estrecho margen para que el paciente recupere la función completa.
¿Todo diagnóstico erróneo de síndrome compartimental es mala praxis?+
No. El síndrome compartimental puede desarrollarse sutilmente en pacientes sedados, bajo anestesia regional o incapaces por otros motivos de manifestar dolor, e incluso los equipos competentes pueden enfrentarse a situaciones diagnósticas realmente difíciles. Un diagnóstico erróneo se convierte en mala praxis cuando el cuadro clínico dio al equipo la información que necesitaba para sospechar el diagnóstico y medir la presión compartimental, y no lo hicieron en el plazo que exigía la norma de atención publicada. La diferencia entre un caso difícil y uno negligente se documenta en las puntuaciones del dolor, los controles neurovasculares y la respuesta a las quejas crecientes.
¿De cuánto tiempo dispone el equipo quirúrgico antes de que el daño sea permanente?+
La literatura ortopédica publicada establece sistemáticamente que la fasciotomía realizada en las seis horas siguientes al inicio de la isquemia se asocia con los mejores resultados funcionales. Entre las seis y las ocho horas, puede producirse cierto daño muscular, pero a menudo es recuperable. Más allá de las ocho a las doce horas, es probable que se produzca una necrosis muscular significativa y daños nerviosos. Más allá de las 12 horas, las contracturas permanentes, el dolor crónico y, potencialmente, la amputación son cada vez más probables. Las cifras concretas dependen del compartimento afectado y de la gravedad de la isquemia.
¿Y si la enfermera o el médico me dijeran que mi dolor era “sólo ansiedad” o que estaba “buscando drogas”?+
Estas caracterizaciones son habituales en los casos de síndrome compartimental en los que se pasó por alto el diagnóstico, y también son la primera línea de defensa en los litigios. La literatura ortopédica y de medicina de urgencias es clara en cuanto a que los pacientes de alto riesgo con dolor desproporcionado requieren una evaluación objetiva (examen neurovascular, pruebas de estiramiento pasivo y medición de la presión compartimental cuando esté indicado), no un juicio clínico basado en una conjetura sobre la psicología del paciente o sus antecedentes farmacológicos. El gráfico documenta si se realizó la evaluación objetiva.
¿Cuánto tiempo tengo para presentar un caso de síndrome compartimental en Miami?+
El plazo de prescripción en Florida para la negligencia médica es generalmente de dos años a partir de la fecha en que usted supo o debería haber sabido que la lesión fue causada por una atención deficiente, con un plazo de prescripción de cuatro años en muchos casos, aunque los plazos específicos pueden variar en función de los hechos y los estatutos en vigor. En caso de muerte por negligencia, el plazo de prescripción suele ser de dos años a partir de la fecha del fallecimiento. Las hojas de flujo de enfermería, las anotaciones de la puntuación del dolor y las mediciones de la presión compartimental se almacenan en los sistemas del hospital y pueden sobrescribirse. Ponerse en contacto con nosotros a tiempo nos permite emitir demandas de preservación antes de que se pierdan las pruebas.
¿Cuánto cuesta contratar a un abogado para un caso de síndrome compartimental?+
El bufete corre con todos los gastos del caso, desde la primera solicitud de expediente hasta el juicio. La recuperación del historial médico, las revisiones periciales ortopédicas y de medicina de urgencias, el plan de cuidados vitales y el informe económico forense corren de nuestra cuenta. Sólo cobramos honorarios cuando se recupera la indemnización. Si el caso no da resultado, la inversión ha sido enteramente nuestra.
CONTACTE CON NOSOTROS PARA UNA REVISIÓN GRATUITA DE SU CASO
Si usted o un miembro de su familia sufrieron una discapacidad permanente o una amputación a causa de un síndrome compartimental que un hospital de Miami no diagnosticó a tiempo, el Bufete de Abogados Jorge L. Flores, P.A., revisará la tendencia de la puntuación del dolor, los controles neurovasculares de enfermería, las mediciones de la presión compartimental y la cronología de la operación sin coste alguno. Les decimos a las familias lo que muestran las pruebas. Esa conversación no cuesta nada y no le compromete a nada.
Revisión gratuita del caso. Sin coste a menos que recuperemos una indemnización.
Financiamos los expedientes, las consultas a los expertos y la investigación completa. Nuestros honorarios dependen del resultado.
(305) 598-2221
O envíe su información a continuación y nos pondremos en contacto con usted en 24 horas.
Su información es confidencial. El envío de este formulario no crea una relación abogado-cliente.
¿Prefiere hablar directamente? Llame a (305) 598-2221 para una consulta inmediata.
Relacionado: Mala Práctica Médica · Complicaciones postoperatorias · Cirugía innecesaria · Muerte injusta