Ex abogado defensor de hospitales - Bufete de Jorge L. Flores, P.A. - Miami, Florida
Última actualización: Abril 2026
Distinguir entre riesgos de parto prematuro y negligencia médica evitable en Miami
El diagnóstico de leucomalacia periventricular suele venir acompañado de la explicación de que “estas cosas pasan” con los bebés prematuros. El neonatólogo señalará la edad gestacional. El resumen del alta hospitalaria hará referencia a los “riesgos inherentes a la prematuridad”. Y los padres, abrumados y agotados y asustados, aceptarán esa explicación porque nadie en la sala les está diciendo la otra posibilidad: que el daño cerebral de su bebé no era inevitable. Que fue el resultado de fallos específicos e identificables en la monitorización, la ventilación o la gestión de la infección que estuvieron por debajo del nivel de atención que se debe a todo bebé nacido en un hospital de Miami.
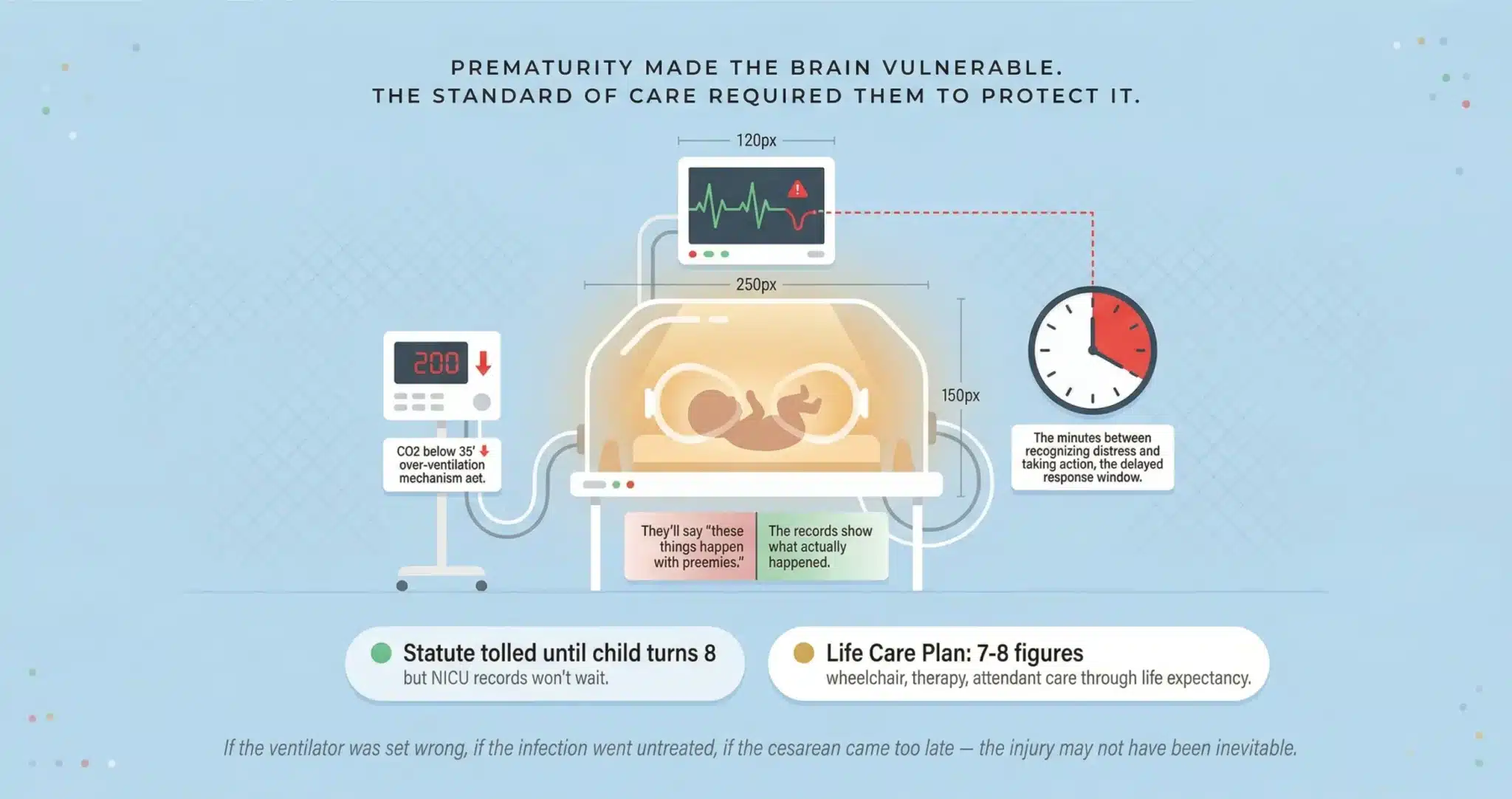
La prematuridad hace vulnerable al cerebro en desarrollo. Es un hecho médico. Pero vulnerabilidad no es lo mismo que inevitabilidad. La norma de cuidados existe precisamente porque los bebés prematuros son frágiles. Cuando un equipo de la UCIN no protege un cerebro que sabía que estaba en peligro, el diagnóstico no es sólo LPV. Es LPV evitable. Y la cuestión legal no es si la prematuridad contribuyó. La cuestión legal es si el equipo médico hizo lo que debía hacer por un paciente que sabía que era prematuro.
⚠ ¿Era evitable la PVL de su hijo?
La ley de Florida le concede dos años a partir de la fecha en que descubrió la lesión para presentar una demanda por negligencia médica, pero antes debe completarse la investigación obligatoria previa a la demanda de 90 días. En el caso de lesiones a un menor, el plazo de prescripción no suele empezar a correr hasta alrededor del octavo cumpleaños del niño, aunque los plazos concretos pueden variar en función de los hechos y los estatutos vigentes en el momento de la lesión. Una investigación temprana preserva los registros de la UCIN, los registros de los ventiladores y los datos de la monitorización fetal que los hospitales no están obligados a almacenar indefinidamente.
La PVL de su hijo podría haberse evitado si:
✓ Su parto implicó desaceleraciones prolongadas de la frecuencia cardiaca fetal o un trazado de categoría III antes del parto.
✓ Tuvo fiebre, un recuento elevado de glóbulos blancos u otros signos de infección durante el parto que no se trataron con antibióticos antes del parto.
✓ Su bebé fue colocado en un ventilador mecánico en la UCIN y los resultados de los gases en sangre mostraron más tarde que los niveles de CO2 cayeron por debajo del rango normal.
✓ Hubo un retraso significativo entre los signos de sufrimiento fetal y la decisión de realizar un parto por cesárea.
✓ Su hijo fue dado de alta de la UCIN con un pronóstico “normal” pero posteriormente se le diagnosticó parálisis cerebral o retrasos en el desarrollo.
Si alguna de ellas describe su experiencia, los registros de la UCIN y los datos de la monitorización fetal merecen una revisión médica independiente. Organizamos esa revisión sin coste alguno para su familia.
En esta página
Cómo se produce la PVL: Los dos mecanismos que su hospital no le explicará
Las banderas rojas que buscamos en los historiales médicos
PVL y parálisis cerebral: El hallazgo de la IRM y el diagnóstico que le sigue
CÓMO SE PRODUCE EL PVL: LOS DOS MECANISMOS QUE SU HOSPITAL NO EXPLICARÁ
La EVP es un daño en la sustancia blanca que rodea los ventrículos del cerebro. La sustancia blanca contiene las fibras nerviosas que transmiten señales entre el cerebro y el cuerpo. Cuando se destruye, esas señales se interrumpen de forma permanente. El niño puede desarrollar déficits motores, retrasos cognitivos o parálisis cerebral en función de la extensión y la localización del daño. Los competidores detendrán aquí la explicación. Nosotros no. Porque la cuestión que importa para su caso no es qué es la EVP. Es qué la causó. Y en los casos que llevamos en todo el condado de Miami-Dade y el sur de Florida, la causa se remonta a uno de dos mecanismos que el equipo médico tenía la capacidad y la obligación de prevenir.
Mecanismo 1: Isquemia (pérdida de flujo sanguíneo al cerebro)
La sustancia blanca periventricular de un bebé prematuro está irrigada por una frágil red de vasos sanguíneos que son exquisitamente sensibles a las caídas de la presión sanguínea o de la saturación de oxígeno. Cuando se interrumpe o reduce el flujo sanguíneo a esta región, las células de la sustancia blanca mueren. No se regeneran. La lesión es permanente. En los casos que tratamos, la isquemia se remonta a fallos clínicos específicos: una caída de la frecuencia cardiaca fetal que se observó en el monitor pero sobre la que no se actuó dentro del margen adecuado, una presión arterial neonatal que cayó por debajo del umbral de perfusión cerebral y no se corrigió a tiempo, o un parto por cesárea retrasado que dejó al bebé en peligro más tiempo del que el cerebro podía tolerar. Las tiras de monitorización fetal y las hojas de flujo de la UCIN documentan cada signo vital, cada alarma y cada intervención en tiempo real. Esos registros nos dicen si el equipo respondió o si esperó.
Mecanismo 2: Infección (corioamnionitis y la cascada inflamatoria)
La corioamnionitis es una infección de las membranas amnióticas. Se diagnostica clínicamente cuando la madre presenta fiebre, un recuento elevado de glóbulos blancos, sensibilidad uterina o líquido amniótico maloliente. Cuando hay corioamnionitis y no se trata, las citocinas inflamatorias liberadas por la infección atraviesan la placenta y dañan directamente la sustancia blanca en desarrollo. No se trata de un proceso sutil. La historia materna documenta en secuencia las lecturas de temperatura, los resultados de laboratorio y las observaciones clínicas. La cuestión en cada caso es si el equipo obstétrico reconoció la infección, cuánto tiempo esperó antes de iniciar los antibióticos o el parto, y si el retraso entre el reconocimiento y la acción fue lo suficientemente largo como para permitir que la cascada inflamatoria llegara al cerebro del bebé. Según nuestra experiencia, la defensa argumentará que la infección era “subclínica” o “aún no estaba establecida”. Las constantes vitales de la madre y las tendencias del laboratorio cuentan una historia diferente.
LAS BANDERAS ROJAS QUE BUSCAMOS EN LOS HISTORIALES MÉDICOS
Cuando una familia se pone en contacto con nosotros con un diagnóstico de LPV de un hospital del área de Miami, lo primero que solicitamos es el historial médico completo del parto, el ingreso en la UCIN y el curso neonatal. Nuestros expertos médicos revisan estos historiales en busca de patrones específicos que distingan las lesiones evitables de las complicaciones inevitables de la prematuridad. Estos son los hallazgos que cambian un caso de “trágico pero defendible” a “negligente y demostrable”.”
Hipocarbia por exceso de ventilación. Cuando se coloca a un bebé prematuro en un ventilador mecánico en la UCIN, los ajustes deben calibrarse en función de su tamaño, edad gestacional y distensibilidad pulmonar. Si la frecuencia del ventilador o el volumen corriente se ajustan de forma demasiado agresiva, los niveles de CO2 en la sangre descienden por debajo del umbral de seguridad. Esto se denomina hipocarbia. El CO2 bajo hace que los vasos sanguíneos cerebrales se contraigan, reduciendo el flujo sanguíneo a la sustancia blanca periventricular exactamente en el momento en que ese tejido es más vulnerable. Los ajustes del ventilador y los resultados de la gasometría arterial se registran en la hoja de flujo de la UCIN. Si el CO2 cayó por debajo de 35 mmHg y el equipo no ajustó los parámetros del ventilador con prontitud, tenemos una ventana documentada de isquemia evitable.
Parto por cesárea retrasado. Las tiras de monitorización fetal electrónica muestran el patrón de frecuencia cardiaca del bebé a lo largo del parto. Trazados de categoría III, ausencia de variabilidad con desaceleraciones tardías recurrentes, patrones no tranquilizadores que persisten sin intervención, éstas son las señales de que el bebé se está quedando sin reservas. Cuando el equipo obstétrico observa estos patrones y no pasa a una cesárea de urgencia en el plazo que exigía la situación clínica, los minutos que pasan entre el reconocimiento y el parto son los minutos durante los que se está destruyendo la materia blanca. Contamos con especialistas en medicina materno-fetal que releen las tiras y calculan si el tiempo de respuesta se ajustó o no a lo que exigía el cuadro clínico.
Infección materna no tratada. Detección de estreptococos del grupo B (GBS), temperatura materna con tendencia al alza, un recuento elevado de glóbulos blancos, líquido amniótico maloliente tras la rotura de membranas. Estos son los marcadores clínicos de la corioamnionitis que el equipo obstétrico está formado para reconocer y actuar en consecuencia. Cuando los marcadores se documentaron en la historia clínica y el equipo retrasó la administración de antibióticos o siguió gestionando el parto en lugar de acelerarlo, el intervalo entre el primer signo clínico y la primera intervención es el que presentamos al jurado.
Reanimación neonatal mal gestionada. Los primeros minutos tras el parto de un bebé prematuro son los más consecuentes de la vida de ese niño. La reanimación debe seguir las directrices del Programa de Reanimación Neonatal (PRN): ventilación controlada, titulación adecuada del oxígeno, evitar una presión positiva excesiva que pueda causar lesiones pulmonares y la consiguiente inestabilidad hemodinámica. Una reanimación demasiado agresiva, que hiperventile al bebé y haga descender demasiado el CO2, puede iniciar la misma cascada isquémica que causa la LPV. Las notas de la sala de partos y las constantes vitales iniciales de ingreso en la UCIN nos indican si la reanimación fue medida o si fue reactiva.
PVL Y PARÁLISIS CEREBRAL: EL HALLAZGO DE LA RESONANCIA MAGNÉTICA Y EL DIAGNÓSTICO QUE LE SIGUE
La PVL es lo que muestra la resonancia magnética. La parálisis cerebral es lo que diagnostica el neurólogo cuando el niño empieza a no alcanzar los hitos del desarrollo. No son lo mismo, pero están conectadas en la mayoría de los casos que tratamos. El daño en la sustancia blanca visible en la resonancia magnética altera las vías motoras que controlan el movimiento. A medida que el niño crece, los efectos de esa alteración se hacen evidentes: retraso en la marcha, espasticidad en las piernas (la diplejía espástica es el patrón más común con la PVL), dificultad con la motricidad fina y, en los casos más graves, afectación de las cuatro extremidades.
La defensa argumentará que la parálisis cerebral tiene “muchas causas” y que la PVL “se ve comúnmente en bebés prematuros independientemente de los cuidados”. Ese argumento funciona cuando el abogado del demandante permite que la conversación siga siendo abstracta. Fracasa cuando el abogado del demandante presenta los ajustes específicos del ventilador, los resultados específicos de la gasometría, los patrones específicos de monitorización fetal y la cronología específica de la infección junto con la resonancia magnética que muestra la localización anatómica exacta de la destrucción de la sustancia blanca. En los litigios por lesiones en el parto en Miami, contratamos a neurorradiólogos pediátricos que correlacionan los hallazgos de la resonancia magnética con la cronología clínica para demostrar que el patrón de lesión es coherente con el mecanismo específico de negligencia documentado en el historial.
QUÉ CUBRE UN PLAN DE ATENCIÓN VITALICIA PARA UN NIÑO CON PVL
El valor de un caso de PVL no se mide por la factura hospitalaria de la estancia en la UCIN. Se mide por el coste de vivir con la lesión durante el resto de la vida del niño. Para las familias de Miami y de todo el sur de Florida, contratamos planificadores de cuidados vitales y economistas vocacionales que elaboran una proyección basada en el diagnóstico específico del niño, la gravedad de los déficits motores y cognitivos y la esperanza de vida establecida por nuestros expertos médicos.
El Plan de cuidados de por vida suele incluir: equipos de movilidad asistida (silla de ruedas, andador, bipedestador) con calendarios de sustitución proyectados a lo largo de la esperanza de vida. Fisioterapia, terapia ocupacional y logopedia desde la infancia hasta la edad adulta, con ajustes de frecuencia según evolucionen las necesidades del niño. Intervenciones ortopédicas que incluyan ortesis, inyecciones de Botox para el control de la espasticidad y posibles procedimientos quirúrgicos como la rizotomía dorsal selectiva o el alargamiento de tendones. Modificaciones en el hogar para la accesibilidad de la silla de ruedas, incluyendo rampas, ensanchamiento de puertas, baños accesibles y equipamiento de cocina adaptado. Vehículo modificado para el transporte. Apoyo educativo especial, tutoría y rehabilitación cognitiva. Pérdida de la capacidad de ganancia futura basada en la proyección del economista vocacional de lo que el niño habría ganado de no haberse producido la lesión. Y atención asistencial las 24 horas del día si la gravedad de los déficits motores lo requiere. Estas proyecciones producen habitualmente cálculos de siete y ocho cifras que un equipo de defensa no puede desestimar con un informe del IME de dos páginas.
Por qué es importante el abogado que lleva su caso PVL
La defensa del hospital en un caso de PVL es predecible porque el abogado Jorge L. Flores pasó años ayudando a construirla. Antes de fundar este bufete, trabajó como abogado para una importante firma de defensa de seguros de Miami, donde defendió a hospitales y a sus aseguradoras frente a demandas por lesiones en el parto. Se sentaba en las salas donde los neonatólogos de la defensa ensayaban el testimonio explicando que la LPV es “una consecuencia conocida de la prematuridad”. Revisó los historiales de la UCIN junto a los expertos de la defensa contratados para encontrar en el historial un lenguaje que desviara la causalidad del equipo médico hacia la edad gestacional del bebé. Sabe que el primer movimiento de la defensa en todos los casos de LPV es hacer de la prematuridad el villano y del hospital el espectador. Ese encuadre se derrumba cuando el abogado del demandante puede señalar el ajuste concreto del ventilador que hizo que el CO2 bajara de 35, la hora concreta en que la temperatura materna se disparó y no se iniciaron los antibióticos, o la tira de monitorización fetal concreta que mostró trazados de categoría III 40 minutos antes de que se solicitara la cesárea. Jorge Flores sabe lo que la defensa necesita para ganar. Construye el caso para quitárselo.
La prematuridad hizo vulnerable al cerebro. La norma de cuidado exigía que el equipo médico lo protegiera.
Si los ajustes del respirador fueron incorrectos, si la infección no se trató, si la cesárea llegó demasiado tarde, puede que la PVL de su hijo no fuera inevitable. Revisamos los expedientes y le contamos lo que ocurrió.
(305) 598-2221
PREGUNTAS MÁS FRECUENTES
Mi bebé nació a las 28 semanas. ¿Es la PVL normal en los prematuros?+
La prematuridad hace vulnerable la sustancia blanca periventricular, pero el estándar de cuidados existe específicamente para proteger los cerebros vulnerables. Los protocolos de la UCIN para el manejo del ventilador, el mantenimiento de la presión sanguínea y el control de infecciones están diseñados para bebés prematuros. Si el equipo médico no siguió esos protocolos, la prematuridad no excusa la negligencia. Hace que la negligencia tenga más consecuencias.
¿Qué es la hipocarbia y cómo causa la PVL?+
La hipocarbia es un nivel anormalmente bajo de dióxido de carbono en la sangre, provocado normalmente por unos ajustes del ventilador demasiado agresivos para el tamaño y la distensibilidad pulmonar del lactante. Cuando el CO2 desciende por debajo de aproximadamente 35 mmHg, los vasos sanguíneos cerebrales se contraen, reduciendo el flujo sanguíneo a la sustancia blanca periventricular. Si el equipo de la UCIN no controló la gasometría arterial con suficiente frecuencia o no ajustó los parámetros del ventilador cuando el CO2 tendió a descender, la isquemia resultante puede destruir la sustancia blanca y causar LPV.
¿La PVL conduce siempre a la parálisis cerebral?+
No siempre, pero sí con frecuencia. La sustancia blanca dañada en la PVL contiene las vías motoras que controlan el movimiento. Muchos niños con PVL desarrollan diplejía espástica, una forma de parálisis cerebral que afecta principalmente a las piernas. La gravedad depende de la extensión y la localización de la lesión de la sustancia blanca. La PVL más leve puede producir retrasos motores sutiles o problemas de aprendizaje. La PVL grave puede provocar tetraplejia. Los hallazgos de la resonancia magnética, correlacionados con la presentación clínica, determinan el impacto proyectado a lo largo de la vida que constituye la base del plan de cuidados vitales.
¿De cuánto tiempo dispongo para presentar un caso de lesiones por nacimiento PVL en Miami?+
En muchos casos de lesiones en el parto en Florida, el plazo de prescripción para un menor no empieza a correr hasta alrededor del octavo cumpleaños del niño, pero los plazos específicos pueden variar en función de los hechos y de los estatutos vigentes en el momento de la lesión. No obstante, los registros del ventilador de la UCIN, los registros de gasometría arterial, las tiras de monitorización fetal y las hojas de flujo de enfermería deben asegurarse antes de que expire el periodo de conservación interno del hospital. Los hospitales no están obligados a conservar estos registros indefinidamente. Le recomendamos que se ponga en contacto con nosotros lo antes posible para que podamos emitir las solicitudes de conservación reglamentarias antes de que se destruyan pruebas críticas.
¿Qué es un plan de cuidados vitales y por qué es importante en un caso de PVL?+
Un plan de cuidados vitalicios es un documento elaborado por un planificador de cuidados vitalicios certificado que proyecta el coste de cada servicio médico, pieza de equipamiento, terapia, apoyo educativo, modificación del hogar y cuidados auxiliares que necesitará el niño desde la fecha de la lesión hasta su esperanza de vida. Transforma el abstracto “dolor y sufrimiento” en un cálculo concreto, desglosado y ajustado a la inflación sobre el que un jurado puede actuar. Sin un Plan de Cuidados Vitales, la defensa argumentará que el niño “está bien” basándose en un único examen vespertino. Con uno, el jurado ve el coste total de lo que se le ha quitado.
¿Cuánto cuesta contratarle para un caso de lesiones de nacimiento PVL?+
Usted no paga nada de su bolsillo. Nosotros mismos financiamos la recuperación del historial médico, la revisión pericial de los historiales de la UCIN y las tiras de monitorización fetal, la consulta de neurorradiología, el plan de cuidados vitales y el informe de economía profesional. Nuestros honorarios proceden de la recuperación. Si no hay recuperación, no hay honorarios.
CONTACTE CON NOSOTROS PARA UNA REVISIÓN GRATUITA DE SU CASO
Si a su hijo le han diagnosticado leucomalacia periventricular en un hospital de Miami y usted cree que la lesión pudo haberse evitado, el Bufete de Jorge L. Flores, P.A., le ofrece una revisión gratuita y confidencial de su historial médico. Le diremos si las pruebas apoyan una demanda y le explicaremos exactamente en qué consistiría un caso.
Revisión gratuita de su caso. Sin honorarios a menos que recuperemos una indemnización.
Adelantamos todos los gastos de la investigación, de los peritos médicos y del Plan de Asistencia Vital. Usted no paga nada a menos que ganemos.
(305) 598-2221
Relacionado: Lesión al nacer · Lesiones cerebrales y medulares · Mala Práctica Médica · Muerte injusta